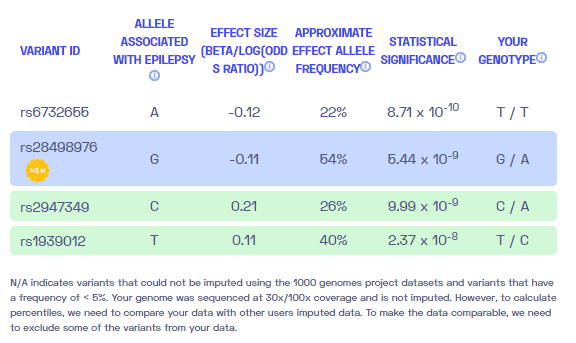
Отчет о ДНК Nebula Genomics для лечения эпилепсии
Эпилепсия генетическая? Мы создали отчет о ДНК на основе исследования, в котором пытались ответить на этот вопрос. Ниже вы можете увидеть ОТЧЕТ ОБ ОБРАЗЕЦ ДНК. Чтобы получить персональный отчет о ДНК, приобретите наши Секвенирование всего генома !

Дополнительная информация
Что такое эпилепсия? (Часть 1 книги «Является ли эпилепсия генетической?»)
Эпилепсия, иногда называемая церебральным судорожным расстройством или церебральным спазмом, относится к заболеванию головного мозга, по крайней мере, с одним спонтанно возникающим эпилептическим припадком. В настоящее время не существует поддающейся идентификации причины (например, острое воспаление мозга, инсульт или черепно-мозговая травма / черепно-мозговая травма) или триггера (например, отказ от алкоголя в случае существующей алкогольной зависимости или массивного недосыпания).
Эпилепсия — это хроническое заболевание, которое можно диагностировать, когда возникают неспровоцированные приступы с заведомо высоким риском рецидива. Расстройство характеризуется непредсказуемыми припадками и может вызывать другие проблемы со здоровьем. Это также известно как состояние спектра с широким спектром типов приступов и контролем, который варьируется от человека к человеку.
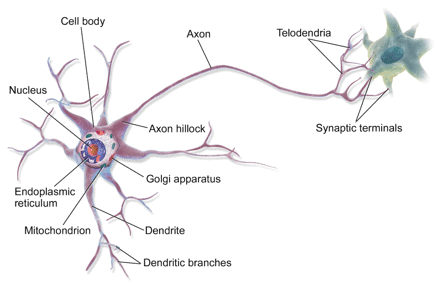
С биологической точки зрения эпилептический припадок является следствием внезапных синхронных электрических разрядов нервных клеток (нейронных групп) в головном мозге, которые приводят к непроизвольным стереотипным движениям или расстройствам психического здоровья. Точная активность мозга может быть уникальной. Местоположение события, то, как оно распространяется, какая часть мозга поражена и как долго оно длится — все это имеет глубокие последствия.
Для получения дополнительной информации Фонд эпилепсии (авторское право 2020) — это некоммерческая организация, целью которой является помощь людям с эпилепсией. Их веб-сайт полон полезной информации и ресурсов.
Эпидемиология (Часть 2 книги Является ли эпилепсия генетической?)
Согласно CDC , в 2015 году 1,2% населения США (3,4 миллиона человек) страдали активной эпилепсией. В это число входят 3 миллиона взрослых и 470 000 детей, страдающих эпилепсией.
Взрослые люди в возрасте 18 лет и старше страдают активной эпилепсией, если они сообщают, что у них в анамнезе диагностирована эпилепсия или судорожное расстройство, диагностированная врачом, и они в настоящее время принимают лекарства для их контроля и / или имели один или несколько припадков в прошлом году.
У ребенка в возрасте 17 лет и младше активная эпилепсия, если его родитель или опекун сообщает, что врач или поставщик медицинских услуг когда-либо говорил им, что их ребенок страдает эпилепсией или судорожным расстройством, и если у его ребенка в настоящее время эпилепсия или судорожное расстройство.
Эпилепсия поражает как мужчин, так и женщин всех рас, этнических групп и возрастов.
Симптомы (Часть 3 книги Является ли эпилепсия генетической?)
Рецидивирующие припадки — отличительный признак эпилепсии. Симптомы припадков могут сильно различаться у разных людей, хотя у большинства пациентов, страдающих эпилепсией, обычно бывают одинаковые типы припадков. Обычно для диагностики эпилепсии у человека случаются как минимум два неспровоцированных приступа.
Клиника Майо отмечает наиболее частые симптомы судорог:
- Временное замешательство
- Заклинание пристального взгляда
- Неконтролируемые подергивания рук и ног
- Потеря сознания или осведомленности
- Психические симптомы, такие как страх, беспокойство или дежавю.
Формы эпилепсии могут проявляться как один из двух типов припадков: очаговый или генерализованный.
Фокальные припадки
Фокальные припадки возникают в одной части мозга. Они могут возникать без потери сознания, когда пациент испытывает измененные эмоции или меняет внешний вид, запах, ощущение, вкус или звук. Они также могут испытывать непроизвольные подергивания части тела, например руки или ноги, и спонтанные сенсорные симптомы, такие как покалывание, головокружение и мигание света. Фокальные припадки также могут возникать при нарушении осознания, когда человек либо теряет сознание, либо ведет себя странно со своим окружением, например, тупо смотрит.
Генерализованные судороги
Генерализованные судороги поражают весь мозг. Они делятся на шесть категорий:
- Приступы абсанса часто возникают у детей и характеризуются взглядом в пространство или легкими движениями тела, такими как моргание глаз или чмокание губами.
- Тонические приступы вызывают скованность мышц.
- Атонические припадки вызывают потерю мышечного контроля, что может привести к внезапному обмороку или падению.
- Клонические припадки связаны с повторяющимися или ритмичными подергивающими мышечными движениями. Эти припадки обычно поражают шею, лицо и руки.
- Миоклонические припадки обычно проявляются в виде внезапных коротких рывков или подергиваний рук и ног.
- Тонико-клонические приступы являются наиболее драматическим типом эпилептических припадков и могут вызывать резкую потерю сознания, окоченение и тряску тела, а иногда и потерю контроля над мочевым пузырем или прикусывание языка.
Некоторых пациентов беспокоит риск внезапной неожиданной смерти при эпилепсии (SUDEP). Смерть наступает без какой-либо другой основной причины и обычно наступает сразу после возникновения припадка.
Причины эпилепсии (часть 4 книги Является ли эпилепсия генетической?)
Хотя знания о развитии эпилепсии значительно увеличились за последние десятилетия, многое все еще остается неизвестным. Возникновение эпилептических припадков вызвано чрезмерной возбудимостью нервных клеток и аномальной электрической активностью мозга более крупных скоплений нервных клеток. Поэтому предполагается, что дисбаланс возбуждения и торможения в этих нейронных сетях приводит к эпилептическим припадкам. Примерно у 3 из 10 человек наблюдается изменение в структуре мозга, которое вызывает электрические приступы припадков.
Повышенное возбуждение или снижение ингибирования клеток мозга может быть вызвано как изменениями мембранных свойств клеток-стимуляторов нервов, так и передачей возбуждения от нервной клетки к нервной клетке с помощью нейротрансмиттеров. Например, дефекты ионных каналов для ионов натрия и кальция могут участвовать в генерации и распространении заклинивающих разрядов.

Часто причина судорог связана с возрастом пациента. Фонд эпилепсии суммирует, что вызывает судороги у пациентов разного возраста:
У новорожденных могут быть судороги из-за пренатальных факторов, таких как пороки развития головного мозга, недостаток кислорода во время родов, низкий уровень сахара в крови, кальция в крови, магния в крови или другие проблемы с электролитами, врожденные нарушения обмена веществ, внутричерепное кровоизлияние и употребление наркотиков матерью. Младенцы и дети наиболее подвержены лихорадке, опухолям головного мозга (редко) или инфекциям (образование рубцов в головном мозге).
Судороги у детей и молодых людей чаще всего вызваны врожденными патологиями (синдром Дауна; синдром Ангельмана; туберозный склероз и нейрофиброматоз), генетическими факторами, прогрессирующим заболеванием головного мозга (редко) или травмой головы. Повреждение головного мозга может произойти в любом возрасте, но чаще всего встречается у молодых людей. У пожилых людей причиной, скорее всего, является инсульт, болезнь Альцгеймера или травма.
Является ли эпилепсия генетической?
Некоторые виды эпилепсии, как правило, передаются по наследству. Не все эпилепсии, вызванные генетической причиной, являются наследственной эпилепсией. Другие типы могут быть вызваны генетическими изменениями, которые были унаследованы или произошли впервые у человека. В таких случаях, возможно, не было семейной истории эпилепсии.
Если у человека есть близкий родственник, страдающий эпилепсией, риск развития у него этого расстройства к 40 годам составляет менее 1 из 20 хотя есть повышенный риск эпилепсии, если у родственника первой степени родства есть генерализованная эпилепсия, а не фокальная эпилепсия.
Первые несколько генов, связанных с эпилепсией, были идентифицированы в конце 1990-х годов. Достижения в области секвенирования ДНК позволили выявить сотни генов, играющих роль в эпилепсии.
Что-нибудь из этого гены связанные с эпилепсией, включают ALDH7A4, DEPDC5, EPM2A, GABARG2, GRIN2A, KCNQ2, LGI1, PCDH19, POLG, SCN1A и STXBP1.
Кроме того, эпилепсия также может возникать при заболеваниях, основанных на изменении генетической структуры. В этих случаях припадок является лишь симптомом болезни. Примеры — туберозный склероз или синдром Ангельмана.
Диагноз (Часть 5 книги Является ли эпилепсия генетической?)
За диагноз , берется медицинский анамнез людей, перенесших приступ. Врачи пытаются понять, было ли событие на самом деле настоящим припадком, если это был припадок, был ли он вызван эпилепсией, и тип припадков, которые имеют место.
Пациентов также спрашивают о семейном анамнезе эпилепсии, других заболеваний нервной системы и о предыдущих заболеваниях, которые могут вызывать симптоматическую эпилепсию. К ним относятся нарушения и повышенный риск для женщин, страдающих эпилепсией во время беременности, проблемы во время родов, приводящие к дефициту кислорода, несчастные случаи с черепно-мозговой травмой (состояния мозга) или воспалительные заболевания центральной нервной системы.
Затем следует физическое обследование, особенно нервной системы, с проверкой силы, чувствительности (чувствительности), рефлексов, функции черепных нервов, равновесия и координации.
Анализы крови также используются для выявления возможных причин симптоматических эпилептических припадков (таких как гипогликемия или дефицит минералов). Они также проверяют наличие признаков нарушения функции почек или печени и других распространенных проблем. Люмбальная пункция (иногда называемая спинномозговой пункцией) может использоваться для исключения инфекций, таких как менингит и энцефалит, а токсикологический скрининг может использоваться для поиска токсинов.
Обычно выполняется электроэнцефалограмма. Визуализация обычно является частью рутинной диагностики, в то время как более специализированные процедуры зарезервированы для специальных вопросов.
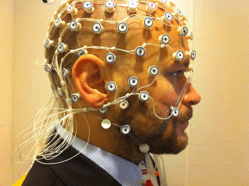
Электроэнцефалограмма (ЭЭГ)
Это самый распространенный тест на эпилепсию. Компьютер записывает электрические схемы мозга пациента. Если у вас эпилепсия, ЭЭГ может показать аномальные всплески или волны в структуре электрической активности мозга. К сожалению, этот тест не всегда убедителен, потому что у многих людей с эпилепсией ЭЭГ в промежутках между приступами нормальная.
Визуальные тесты
МРТ и компьютерная томография — это визуализационные тесты, которые позволяют врачу увидеть мозг. Сканирование может показать рубцовую ткань, опухоли или структурные проблемы в головном мозге, которые могут вызвать судороги или эпилепсию. Визуализационные тесты нельзя проводить после первого припадка, но они рекомендуются во многих ситуациях, например, после травмы головы.
Лечение (Часть 6 статьи Является ли эпилепсия генетической?)
Первоначально лечение состоит из приема лекарств, подавляющих судороги (противосудорожных средств). В резистентных к терапии случаях эпилепсии также используются другие методы, такие как хирургия эпилепсии. Эпилепсия оказывает разнообразное воздействие на повседневную жизнь пострадавшего (например, его пригодность для определенных профессий или вождение автомобиля), что также необходимо учитывать при лечении.
Лекарства
Большинство людей могут снизить частоту и тяжесть припадков с помощью противоэплиптических препаратов, а некоторые люди видят полное прекращение припадков. Многие люди могут в конечном итоге прекратить прием лекарств при отсутствии симптомов. Вы всегда должны проконсультироваться с врачом, прежде чем прекратить прием любых лекарств. Обычно лекарства от эпилепсии начинают с низкой дозы и постепенно увеличивают.
Вы должны немедленно уведомить своего врача, если вы заметили новое или усиление чувства депрессии, суицидальных мыслей или необычных изменений в вашем настроении или поведении. Сообщите своему врачу, если у вас мигрень, так как он может назначить одно из противоэпилептических препаратов, которые могут предотвратить вашу мигрень и лечить эпилепсию.
Некоторые общие побочные эффекты включают:
- Усталость
- Головокружение
- Увеличение веса
- Потеря плотности костей
- Кожная сыпь
- Потеря координации
- Проблемы с речью
- Проблемы с памятью и мышлением
Более серьезные, но редкие побочные эффекты включают:
- Депрессия
- Суицидальные мысли и поведение
- Сильная сыпь
- Воспаление определенных органов, например печени.
Во многих случаях эти лекарства очень эффективны, и у пациентов избавляются от припадков.
Хирургия
Когда лекарства не могут обеспечить адекватный контроль над приступами, хирургическое вмешательство может быть вариантом. В этой операции хирург удаляет область мозга, вызывающую судороги.
Вы можете быть кандидатом на операцию, если судороги возникают в небольшой, четко определенной области вашего мозга, и эта область мозга, которую нужно прооперировать, не мешает жизненно важным функциям, таким как речь, язык, двигательная функция, зрение и т. Д. слух.
Часто пациенты, перенесшие операцию, могут принимать меньшее количество лекарств. В небольшом количестве случаев операция по поводу эпилепсии может вызвать такие осложнения, как необратимое изменение ваших когнитивных способностей.
Альтернативные методы лечения
Другие возможные методы лечения припадков использовались с разной степенью успеха. Эти варианты включают:
- Стимуляция блуждающего нерва (устройство, похожее на кардиостимулятор)
- Кетогенная диета (вам следует проконсультироваться с врачом, если вы или ваш ребенок собираетесь перейти на кетогенную диету, поскольку у пациента может возникнуть недоедание, если он не будет правильно питаться. Лучше всего под наблюдением диетолога)
- Глубокая стимуляция мозга (электроды вживлены в мозг)
Национальный институт неврологических заболеваний и инсульта США имеет много Ресурсы для пациентов, а также Центр по контролю и профилактике заболеваний.
Если вам понравилась эта статья, ознакомьтесь с другими нашими публикациями в Библиотека исследований туманности !
