甲状腺がんの星雲ゲノミクスDNAレポート
甲状腺がんは遺伝的ですか? この質問に答えようとした研究に基づいて、DNAレポートを作成しました。 以下にサンプルDNAレポートを示します。 パーソナライズされたDNAレポートを入手するには、全ゲノムシーケンス!


追加情報
はじめに(Isのパート1甲状腺がん遺伝?)
甲状腺は首の付け根にある蝶の形をした腺です。 それはあなたの心拍数、血圧、体温、血中のカルシウムの量、代謝を調節するホルモンを生成します。 初期の段階では症状が出ないかもしれませんが、成長して首の部分に痛みや腫れを引き起こす可能性があります。 腫瘍が成長するにつれて、病気の兆候は次のとおりです。
- 頸部腫瘤の皮膚を通して感じることができるしこり(小結節)
- 嗄声の増加を含むあなたの声の変化
- 嚥下困難
- 首(特に首の前部)と喉の痛み
- 首のリンパ節の腫れ
甲状腺がんとは何ですか? この癌は一般的に成長が遅く、非常に治療可能です。 攻撃的な形態では、リンパ節に広がり、さらなる合併症を引き起こす可能性があります。 甲状腺がんのリボンは、紫、青緑、ピンクの3色で作られています。
疫学(Isのパート2甲状腺がん遺伝?)
アメリカ甲状腺協会によると、 ATA 、このタイプの癌は他のタイプの癌と比較してまれです。 ここ数十年で、発生率は世界中で上昇しています。 地域や民族によって大きな違いがあります。 この増加の一部は、テスト手法の改善に貢献できます。
この癌は、米国で8番目に多い癌性疾患であり、すべての新規症例の4%を占めています。 による国立がん研究所、甲状腺がんの新規症例の割合は、年間10万人の男性と女性あたり15.7でした。 死亡率は年間10万人の男性と女性あたり0.5であり、2015年から2017年のデータに基づくと、男性と女性の約1.3%が生涯のある時点で死亡と診断されます。
タイプ(Isのパート3甲状腺がん遺伝?)
甲状腺がんは、内分泌系の最も一般的な腫瘍です。 それはさまざまなタイプに分けられ、その中で最も一般的なタイプは若い成人期にしばしば発生します。 年齢のピークは、女性が平均52歳、男性が55歳です。 通常、甲状腺結節の障害が最初の症状です。 甲状腺がんの最も一般的なタイプは次のとおりです。
- 乳頭状:(症例の75〜85%、通常35〜60歳の間に発生します)。 これらの癌腫は甲状腺細胞に由来し、指のような分岐(乳頭状)構造を形成します。 それらはこの病気の最も頻繁な悪性新生物です。 それらは主にリンパ管(リンパ原性転移)を介して首のリンパ節に転移します(体の離れた部分に広がります)。 乳頭型である甲状腺乳頭がんを発症するリスクは、家族性大腸腺腫症ガードナー症候群の患者。 これらの症候群は、遺伝子APCの欠陥によって引き起こされます。
- 卵胞:(症例の10〜20%、通常は40〜50歳の間に発生します)–この形態の甲状腺がんは、カウデン症候群の人に時折見られます。 いくつかが含まれますヒュルツル細胞がんこの癌腫では、組織構造は成熟した甲状腺または発達中の甲状腺の構造にほぼ似ています。 罹患した細胞は甲状腺細胞に由来し、主に血流を介して、肺、骨格、脳、および血管に転移(遠隔転移)を形成します。
- 髄様:(5症例の8%まで、通常40〜50歳の間に発生します)–濾胞傍細胞、カルシトニン産生細胞(C細胞とも呼ばれます)の癌。これらは発達上のつながりのために甲状腺にありますが、そうではありません。実際の甲状腺機能に関連する
- 退形成:(症例の5%未満、通常60歳前後で発生)は治療に反応せず、圧迫症状を引き起こす可能性があります。 化学療法は、診断時の未分化甲状腺がんの治療として推奨される場合があります。
- 低分化型甲状腺がんは、濾胞細胞由来の悪性新生物であり、分化型甲状腺がんと未分化型甲状腺がんの中間の組織病理学的パターンを示します

甲状腺がんは遺伝的ですか?
原因は詳細には完全には理解されていませんが、環境的要因と遺伝的要因の組み合わせは、特に遺伝的形態について、それぞれ何らかの役割を果たすと考えられています。
家族性甲状腺髄様がん(FMTC)は、甲状腺髄様がん(MTC)の10人に約2人に発生し、異常な遺伝子を受け継いでいます。
によるアメリカ癌協会、FMTCと他の内分泌腺の腫瘍の組み合わせは、多発性内分泌腺腫症2型(MEN 2)と呼ばれます。 RET遺伝子の遺伝子変異によって引き起こされるMEN2aとMEN2bの2つのサブタイプがあります。
「MEN2aでは、MTCは褐色細胞腫(アドレナリンを生成する腫瘍)および副甲状腺腫瘍とともに発生します。
MEN 2bでは、MTCは褐色細胞腫、および舌や他の場所で神経腫瘍と呼ばれる神経組織の良性増殖に関連しています。 このサブタイプは、MEN 2aよりもはるかに一般的ではありませんが、攻撃的でもあります。」
これらの遺伝性のMTCでは、がんは小児期または成人期初期に発症することが多く、早期に広がる可能性があります。 家族に遺伝性症候群が知られていなくても、一親等の家族(親、兄弟、姉妹、または子供)がこの病気にかかっていると、甲状腺がんのリスクが高まります。
乳頭型はしばしば家族で実行されます。 19番染色体と1番染色体上の遺伝子は、これらの家族性がんを引き起こす疑いがあります。
カーニー複合体、I型、またはカウデン病を患っている人は、甲状腺乳頭がんと濾胞がんの両方を発症するリスクが高くなります。 前者の症候群はPRKAR1A遺伝子の欠陥によって引き起こされ、後者はほとんどの場合PTEN遺伝子の欠陥によって引き起こされます。
非遺伝的原因(Isのパート5甲状腺がん遺伝?)
この病気は男性よりも女性に多く発生します。
ヨウ素欠乏症との因果関係もあります(約2.3倍のリスク)。 放射線(特に小児期および青年期)も重要な役割を果たします。 広島と長崎に原爆が投下された後、この癌のリスクは被爆地で何度も増加しました。 同じことがチェルノブイリ事故後の大規模な放射性降下物の影響を受けた地域にも当てはまります。 1940年代から1960年代の原爆実験中に米国に住んでいた人々も暴露される可能性があります。 これらの核爆発から放出された放射性物質であるヨウ素131(またはI-131)は甲状腺に集まり、リスクを高めます。 放射能の高い場所を避けることでリスクを減らすことができます。
症状(Isのパート6甲状腺がん遺伝?)
通常、甲状腺の領域に結節が形成されます。 この腺は拡大するか、通常のサイズのままにすることができます。 拡大した頸部リンパ節は、触知可能な甲状腺リンパ節の前にも現れることがあります。 嚥下障害、声帯神経麻痺の発現としての嗄声、嚥下作用をシフトする甲状腺能力の欠如、大まかな一貫性、およびリンパ節の融合は、進行性疾患の後期症状です。
診断(Isのパート7甲状腺がん遺伝?)
医療提供者は、甲状腺の肥大の兆候をチェックするために首の領域を物理的に検査します。 彼らはまた、放射線被曝や病気の個人的または家族歴などの危険因子について質問します。 血液検査、頸部の超音波画像検査、PETスキャン、CTスキャンなどの低侵襲検査は、医師が臓器が適切に機能しているかどうか、疑わしい結節が存在するかどうかを判断するのに役立ちます。 甲状腺組織の穿刺吸引生検(細針)を取得して、がん細胞が存在するかどうかを判断することができます。 髄様型と診断された場合、医師は他のがんのリスクを高める可能性のある遺伝子を探すために遺伝子検査や遺伝カウンセリングを勧めることがあります。 臨床DNA検査の詳細については、ブログをご覧ください。 あなたは特に興味があるかもしれません:
- アンブリージェネティクス-さまざまな種類の病気のリスク
- カラーゲノミクス-癌のリスク、心臓病の遺伝的形態、および投薬反応
- Invitae -診断、予防的健康、リプロダクティブヘルス
- 無数の遺伝学-診断、生殖検査、精密医療検査
- ベリタス遺伝学-病気のリスクと保因者のスクリーニング
体内に広がるリスクが低い非常に小さな腫瘍の中には、すぐに治療を必要としないものもあります。 代わりに、がんを頻繁に監視する積極的な監視を検討することもできます。 モニタリングには、血液検査と首の甲状腺がん超音波検査が年に1〜2回必要になる場合があります。
治療(甲状腺がんは遺伝的ですか?のパート8)
甲状腺がんを治療するための治療オプションには、甲状腺の全部または一部を切除する甲状腺がん手術、放射性ヨード療法、および放射線療法が含まれます。
外科的切除
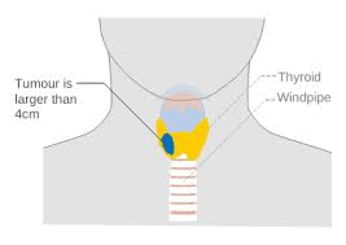
ほとんどの場合、腺は完全に除去する必要があります(甲状腺全摘術)。 病気が進行性でない場合、特に患者が45歳未満の場合、医療提供者は甲状腺の一部を保存することを選択する場合があります(甲状腺葉切除術)。 これらのがんの大部分は、転移する前、または甲状腺の外側に広がる病気の前に診断されます。
例外は、いわゆる微小癌です。 この場合、影響を受けた葉のみが外科的に除去され、その後の放射性ヨード療法は実行されません。
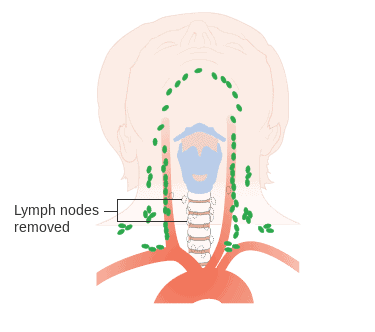
リンパ節ががんの影響を受ける可能性があるため、腺の切除に加えて、その領域の周囲のリンパ節も切除されることがあります(リンパ節郭清)。 ただし、少なくとも乳頭がんおよび濾胞がんの場合、これは、局所リンパ節転移の臨床的証拠または疑いがある場合にのみ推奨されます。 甲状腺髄様がんでは、対応するガイドラインで片側または両側の頸部リンパ節郭清が推奨されています。
手術後、腺機能はレボチロキシンと呼ばれる甲状腺ホルモン補充療法に置き換えられます。 この薬は、臓器が通常生成する不足しているホルモンを供給し、下垂体からの甲状腺刺激ホルモン(TSH)の生成を抑制します。これにより、残っている甲状腺がん細胞の成長が促進される可能性があります。
放射性ヨード療法
手術後、乳頭状癌または濾胞性癌の場合、ヨウ素貯蔵癌の後に放射性ヨウ素治療を行い、術後の残存甲状腺組織(アブレーション)を除去します。 放射性ヨウ素131が投与され、腺組織にのみ蓄積します。 この治療法のいくつかの副作用は次のとおりです。
- 口の中の金属味
- 口渇
- 喉の痛み
- 首の痛み
- 吐き気または嘔吐、通常は軽度
- 便秘または下痢
- 倦怠感
- 異常に低い(甲状腺機能低下症)または異常に高い(甲状腺機能亢進症)甲状腺レベル
進行がんの治療
進行癌は、遠隔転移(例えば、肺転移)を伴う甲状腺癌または手術不能な癌として定義されます。 この場合、通常、完全な治療は不可能です。 治療の目的は、可能な限り最高の生活の質で寿命を延ばし、甲状腺腫瘍に関連する症状を軽減することです。
標的療法の一種であるいくつかのチロシンキナーゼ阻害剤(TKI)は、ソラフェニブやレンバチニブなど、放射性ヨード療法に反応しなくなった転移性分化がんに対して承認されています。 カボザンチニブとバンデタニブは、進行性髄様がんに対して承認されています。 他の薬の臨床試験が進行中です。
放射線治療
手術が選択肢になく、放射性ヨード療法後にがんが増殖する場合は、体外照射療法が推奨されることがあります。 がんが再発するリスクが高い場合は、手術後に放射線療法も推奨される場合があります。
再発(Isのパート9甲状腺がん遺伝?)
この病気は、手術や治療の後でも再発する可能性があります。 これは、腺が除去される前に、病気の細胞が体の他の領域に広がる場合に発生する可能性があります。 再発は次の場合に発生する可能性があります。
- 首のリンパ節
- 手術中に残された甲状腺組織の小片
- 肺や骨など、体の他の部分
医療提供者との兆候や症状を長期間監視することが重要です。
予後と生存統計(Isのパート10甲状腺がん遺伝?)
分化した癌腫
ほとんどの場合、甲状腺乳頭がんの管理を受けているこれらの甲状腺がん患者の平均10年甲状腺がん生存率は90%以上であり、濾胞性変異体(治療中)では約80%です。 による国立がん研究所、甲状腺がん患者の全5年生存率は98%です。 予後因子には、患者の年齢、腫瘍の種類と病期、腫瘍の大きさ、広がり、組織学的分化が含まれます。リンパ節転移は予後に有意な影響を与えるようには見えません。 再発のリスクが高まるため、一貫したフォローアップが非常に重要です。
甲状腺髄様がんおよび未分化甲状腺がん
未分化甲状腺がんおよび中等度がんの患者の以下の5年生存率は、平均して(治療時)適用されます。
髄様癌:60-70%
退形成性癌:約5%
このような他の記事については、残りの記事をチェックしてください星雲研究図書館。
