研究タイトル:アルコール関連肝硬変のゲノムワイド関連研究とメタアナリシスは、新しい遺伝的危険因子を特定します
概要:アルコール関連肝硬変に関連するゲノムの新規領域の発見。
概要:肝臓は腹部の右側にある大きな器官です。 血液をろ過して、薬物やアルコールなどの化学物質を無害化します。 アルコールを大量に使用した後、健康な肝臓組織は瘢痕組織に置き換わります。 時間が経つにつれて、瘢痕組織の蓄積は肝臓の機能を損ない、肝硬変と呼ばれる状態につながる可能性があります。 大量飲酒者の推定10〜20%が肝硬変を発症し、最終的に肝不全につながる可能性があります。 このゲノムワイド関連解析では、ヨーロッパ系の約1,750人の個人を調査して、大量飲酒者が肝硬変を発症するリスクを高める可能性のある遺伝的要因を特定しました。 この研究では、肝硬変に関連する1つの新しいゲノム領域が見つかりました。 この領域には、脂肪代謝、特に脂肪が細胞内でどのように組織化されているかで役割を果たすFAF2遺伝子が含まれています。
知ってますか? 肝臓は、再生する可能性がある唯一の内臓です。 元の肝臓のわずか51%がフルサイズの臓器に再生できます。 ただし、アルコールの長期使用は、肝臓の細胞がどれだけうまく再生できるかに影響を与える可能性があります。 [SOURCE]
サンプル結果:詳細については、星雲研究図書館。
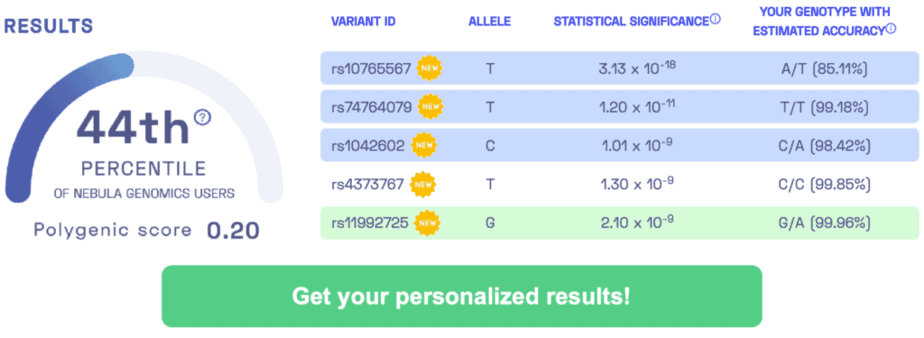
アルコール関連の肝硬変に関連する変異体: rs2294915、rs10401969、rs10433937、rs11134977、rs28929474
追加のリソース:
肝臓は何をしますか? (ビデオ)
肝硬変
あなたも興味があるかもしれません:
アルコール消費量(Evangelou、2019)
アルコール消費量(Jorgenson、2017年)
原発性胆汁性肝硬変(メルズ、2011年)
毎週の更新: 2020年10月5日
アルコール関連肝硬変とその遺伝学:詳細
| 顕微鏡で見た炎症を起こした肝臓組織。 画像ソース:ネフロン、ウィキメディアコモンズ、CCY-BY-SA3.0ライセンス |
アルコール関連肝硬変と遺伝学について
アルコール関連の肝硬変は、肝疾患の最も重症な形態の1つです。 それは慢性肝疾患の進行した段階の1つです。 多くの環境的および遺伝的要因伝えられるところによるとアルコール関連の肝硬変に影響を与えます。 肝障害のこの段階は、一般的に不可逆的であると考えられています。 そして、世話をしないと、肝硬変は肝臓癌にさえつながる可能性があります。 しかし、その逆転いくつかの治療を介して可能かもしれません。
肝硬変は通常、肝臓組織の破壊と再生の慢性的なプロセスを伴います。 一般的に、アルコール乱用、非アルコール性脂肪肝、慢性ウイルス性肝炎は少数です顕著な原因肝硬変の。 ウイルス関連肝硬変およびアルコール関連肝硬変は、肝疾患の最も一般的な形態です。
肝硬変の病歴
レオナルド・ダ・ヴィンチ(1452-1519)によるイラストは、肝硬変の肉眼的描写を示した医学史上最初のものでした。 この図は、死んだ百歳以上の人の肝臓の血管の解剖学についてのものでした。 そして、レオナルド・ダ・ヴィンチがこの男性の剖検を行っていたのは、1508年のフィレンツェの冬でした。
| 正常および肝硬変の肝臓形態の比較概要。 画像ソース:BruceBlaus、ウィキメディアコモンズ、CC-BY-SA4.0ライセンス |
病因
GWASレポートはに光を当てています遺伝学アルコール関連肝硬変
さまざまな種類の細胞が肝硬変の病因に関与しています。
- ウイルスや毒素による肝細胞の壊死は肝硬変を引き起こします。 次に、これらの細胞はサイトカインを放出し、肝臓のマクロファージと脂肪貯蔵細胞を活性化します。 さらに、このプロセスはまた、血液から単球および顆粒球を活性化します。
- これらの細胞を介して、臓器構造は、実質壊死、再生結節および結合組織中隔の形成によって破壊的に改造されます。
これらの組織ノードは、肝臓の適切な機能を妨げます。 そして、胆汁は胆管を通って胆嚢に流れます。
- 胆管は新たに形成されますが、最終的には盲目になります。 その後、肝臓と消化管の間で血液のうっ血が起こります。 そして、これは腹水と脾臓の肥大につながります。 最悪のシナリオでは、食道静脈瘤が出血します。
- 肝細胞の損傷はさらに肝性脳症を引き起こします。 したがって、アンモニア代謝は最大80%減少します。 このような状態では、血管の側副血行路を介して、肝臓は腸で形成されたアンモニアをバイパスします。
分解がないため、血中の毒素濃度が上昇し、アンモニアが血液脳関門を通過します。 脳内の星状細胞は腫れ、脳浮腫を読み取る可能性があります。 これは、頻繁な一時的な認知障害につながる可能性があります。
- 最終的に、肝性脳症の肝臓の不十分な解毒作用は、肝性昏睡につながる可能性があります。 肝性脳症は、特に重症の肝硬変の予測因子です。 1つで調査、肝性脳症の肝硬変患者のほぼ半数が診断から1か月以内に死亡しました。
このような状況下で、肝性脳症を治療すると、肝硬変に関連する合併症のリスクが軽減されます。 たとえば、肝性脳症の治療は、特発性細菌性腹膜炎(SBP)や静脈瘤出血などの状態を緩和します。
- 最終的に、肝臓は収縮し、その表面はしわが寄って節のあるものになります。 顕微鏡的には、活動性肝硬変と非活動性肝硬変を区別することができます。 肝硬変の予備段階は肝線維症です。
肝硬変-アルコール関連および非アルコール性肝硬変の疾患進行と遺伝学
通常、肝硬変は段階的なプロセスであり、数年から数十年にわたって発症します。 肝硬変が1年以内に早く進行することはめったにありません。 しかし、結局、ほとんどすべての慢性肝疾患肝硬変につながる。
-最初のステップは肝臓の炎症です。 通常、肝臓の炎症は治療可能です。
-治療せずに放置すると、肝臓組織の瘢痕化または線維症が発生します。
-次に、腹部の腫れは肝臓の瘢痕化に続きます。 この段階では、門脈を介した血流が減少します。 そして、これは門脈圧亢進症とそれに続く高血圧をもたらします。
-最後に、肝疾患の末期が発生します。 これは患者にとって致命的かもしれません。
入射およびアルコール関連肝硬変および非アルコール性肝硬変の遺伝学
先進工業国における発生率、すなわち新規症例数は、年間10万人の住民あたり250人です。 肝硬変関連の死亡については、比率男性と女性の比率は2:1です。 によると2015年の研究、米国では成人人口の0.29%が肝硬変を発症していました。 Tアルコール関連肝硬変の遺伝学アルコール関連肝硬変のメカニズムを描写するための重要な側面です。
環境と民族性は、アルコール関連肝硬変の遺伝学についてより多くを明らかにします
アルコール関連肝硬変の遺伝学に関しては、ある研究では少なくとも「個人の感受性の50% 「遺伝的要因によるものです。 ノンアルコールおよびアルコール関連の肝硬変の両方で、環境的および遺伝的要因が相互作用して疾患に影響を及ぼします。
などの遺伝的要因PNPLA3 、 TM6SF2 、およびMBOAT7アルコール関連の肝硬変と非アルコール性肝硬変を決定します。 これらの遺伝子修飾因子はすべて脂質代謝に関与し、状態を悪化させますアルコール関連肝硬変。 に加えて遺伝学、エピジェネティクスもアルコール関連肝硬変。
次に、別のタイプの障害、潜在性肝硬変は非アルコール関連の肝硬変であり、ケラチン遺伝子の突然変異を介して遺伝的要因の影響が見られます。 民族性とアルコール関連肝硬変の遺伝学との関連は、肝疾患関連メカニズムを解きほぐす上で重要なポイントです。 たとえば、いくつかの集団の中で、ヒスパニック、ネイティブアラスカ、ネイティブアメリカン肝硬変に関連する死亡率が高い。
肝硬変の原因
(アルコール関連肝硬変および非アルコール性肝硬変の遺伝学)
脂肪肝疾患
世界的に、脂肪肝は肝臓の健康の最も一般的な問題です。 2つの形式が区別されます脂肪肝疾患。 それらはアルコール性脂肪肝疾患(AFLD)と非アルコール性脂肪性肝疾患(NAFLD)です。
アルコール性脂肪肝疾患(AFLD)
アルコール依存症は、先進工業国における肝硬変の最も一般的な原因であり、症例の約50%を占めています。 肝炎の次に、アルコール関連の脂肪肝硬変が脂肪肝の主な原因です。 この病気では、過度のアルコール摂取はエタノールからエタナールの変換をもたらします。 そしてこれは、次に、体内のNADH / NAD比の急激な増加につながります。
これらのピリジンヌクレオチドの酸化還元電位の増加は、クエン酸回路を阻害します。 この状況では、脂肪酸合成著しく増加する。 最後に、トリグリセリド(脂肪)の蓄積が起こります。
アルコール摂取の長期的な影響の1つはAFLDです。 アルコール関連の脂肪肝硬変では、アルコールの消費量が増えると損傷が悪化します。 瘢痕を引き起こすメカニズムの1つは標高肝臓組織におけるインターロイキン8の。 これにより、肝臓に好中球が蓄積します。
アルコール関連肝硬変の背後にある別のメカニズムは、アラキドン酸からのロイコトリエンB4の形成であり、これも炎症細胞を引き付けます。
アルコール関連肝硬変における肝臓の変性は、最初は完全に可逆的です。 しかし、継続的なアルコール摂取は脂肪肝を引き起こし、最終的には肝硬変を発症します。
非アルコール性脂肪性肝疾患(NAFLD)
この肝疾患は、肝細胞の脂肪蓄積を特徴とし、これは最初の過程で可逆的です。
非アルコール性脂肪肝には2つのタイプがあります。
-まだ肝障害を引き起こしていない単純な脂肪肝。
-肝臓の炎症と損傷である非アルコール性脂肪性肝炎。
最終的には、両方の形態が肝臓の瘢痕化につながる可能性があり、肝硬変を発症するリスクが高まります。
その他の原因
アルコール関連肝硬変および非アルコール性肝硬変の原因となる他の多くの要因は次のとおりです。
-B型肝炎やC型肝炎などの慢性ウイルス性肝炎
-クリプトジェニック肝硬変(検出可能な病因なし)
-右心不全に典型的なうっ血性肝硬変(肝硬変)
-自己免疫性肝炎
病因が定義されたまれな形態の肝硬変
-ヘモクロマトーシス
-ウィルソン病
-ガラクトース血症
-遺伝性フルクトース不耐性
-嚢胞性線維症
-糖原病
-肝臓の胆管異形成性肝硬変
-原発性硬化性胆管炎
-バッドキアリ症候群
-熱帯病
-アルファ-1-アンチトリプシン欠乏症の肝硬変
-原発性胆汁性胆管炎(旧称:原発性胆汁性肝硬変)
-原発性胆汁性肝硬変
-セリアック病の肝障害(グルテン過敏性腸症)
-肝臓に有毒な物質によって引き起こされる肝硬変。 それは、テトラクロロメタンのような生体異物化合物またはメトトレキサートのような薬物である可能性があります。
遺伝性疾患、遺伝性ヘモクロマトーシス一般的に肝障害に関連する別の例です。 ただし、そのような損傷がアルコール関連肝硬変またはノンアルコール肝硬変、まだ解明されていない。 ヘモクロマトーシスの損傷は、鉄の過剰な吸収によって発生します。 ほとんどの場合、この障害はp.Cys282Tyr(c.845G> A) HFEバリアント。 診断はによって行われます識別バイアレリックのHFE病原性多様体。
症状アルコール関連肝硬変および非アルコール性肝硬変の
- 肝硬変の初期の、しかし非特異的な症状は、パフォーマンスの低下、集中力の欠如、および倦怠感を軽減する可能性があります。
- さらに、いわゆる「肝皮膚」の兆候が発生する可能性があります。 これらは手のひらの赤い色、黄色がかった肌、そしてクモ状血管腫。
- 肝硬変は、影響を受けた患者の主観的な感覚に影響を与えることがよくありますが、病気の非常に遅い段階でのみです。
- 肝機能は、合成と解毒に関してさまざまな方法で損なわれる可能性があります。 合併症が発生するまで、これは代償性肝硬変と呼ばれます。
- 非代償性肝硬変は、門脈圧亢進症、腹水症、または脾腫などの臨床的に関連する合併症を伴います。
- 肝性脳症は、有毒な代謝物を増加させて脳細胞を膨張させる脳機能障害です。 肝性脳症の症状には、めまい、失見当識、疲労、集中力の低下、記憶喪失、肝性昏睡までの性格の変化も含まれます。
- 他の典型的な症状は手のひらの発赤です、メドゥーサの頭、血管の腫れ、舌のニス塗り、浮腫。
臨床測定:アルコール関連肝疾患の場合および非アルコール性肝疾患
いわゆるでチャイルドピュースコア分類、上記の要素のいくつかが含まれ、スコアが計算されます。 これらの要因には、ビリルビン、血液凝固に必要な時間、アルブミン、肝性脳症、腹水が含まれます。 結果として得られるステージAからCへの分類により、疾患の予後についての記述が可能になります。 たとえば、ステージCの患者は、生存期間に関する予後が非常に不良です。
このスコアは臨床的に有用であるだけでなく、大きな欠点もあります。 たとえば、肝性脳症と腹水症は、重症度の3つのグレードでのみ評価されます。 これにより、多かれ少なかれ主観的で不正確なスコアが得られます。
このため、2002年以降、 MELD-スコア使用されています。 これは、検査パラメーター(クレアチニン、ビリルビン、INR)から特定の式に従って計算されます。 MELD-Scoreは、次の3か月間の生存に関する情報を提供します。
一例として、スコアが20〜30の入院中の患者は、今後3か月以内に死亡するリスクが25%あります。 一方、MELDが40の肝硬変患者は、3か月で死亡する可能性が最も高くなります。
診断
肝硬変はいくつかの方法で診断されます。診断範囲病歴の確認から光線を使った肝臓のスキャンまで。 これらは、肝硬変を診断するための古典的な検査方法です。
-化学アッセイ
血液検査は、肝硬変を診断するための一般的な化学的手順です。 トランスアミナーゼやアルカリホスファターゼなどの酵素は、肝疾患の診断において臨床的に重要です。 これらの酵素は肝障害の兆候です。
概して、AST(GOT)、ALT(GPT)、γ-GT、ビリルビン、アンモニアなどの肝酵素は肝硬変で上昇する可能性があります。 ただし、アンモニアのレベルだけでは、肝性脳症の存在を示すものではありません。
肝硬変は、ビリルビンや他の多くの血液タンパク質をさらに測定することによっても診断できます。 たとえば、実験室では、肝臓の合成能力が限られているため、コリンエステラーゼ、アルブミン、およびいくつかの凝固因子の値の低下が顕著です。
-イメージング
イメージングは、肝臓の詳細な画像をキャプチャする非侵襲的な方法です。 X線、電波、超音波スキャンは肝硬変を診断するいくつかの方法です。
- CTスキャンはX線を使用して肝臓の画像をキャプチャしますが、MRIは診断に磁石と電波を使用します。 肝臓の形状と構造の他に、CTスキャンとMRIは肝門脈の血流を診断します。
- 超音波は肝臓の構造的均一性を調べます。 肝硬変では、肝臓の端が波打っており、内部血管が何らかの形の閉塞を示します。 超音波は腹水と脾腫を非常によく検出できます。
- 超音波検査の改良された形式は、いわゆるフィブロスキャンです。 フィブロスキャンの代替用語は、一時的なエラストグラフィです。 この方法を使用すると、線維症、すなわち肝臓の結合組織リモデリングを決定することができます。 これは診断のための非常に信頼できる結果を提供し、将来的に肝生検に取って代わる可能性があります。
| CTによる脂肪肝の診断。 画像ソース:James Heilman、MD、ウィキメディアコモンズ、CC-BY-SA3.0ライセンス |
-生検
肝生検は肝硬変の決定的な診断です。 肝臓組織の一部を針で摘出します。 顕微鏡検査を使用して、この組織は肝硬変について検査されます。
治療(アルコール関連肝硬変とノンアルコール形態の両方に処方されているように)
-栄養治療法
一般的な栄養療法の手段は、肝硬変関連疾患の基礎を形成します。 肝硬変の食事には、バランスの取れた量の炭水化物、タンパク質、ビタミン、カルシウム、フェノールが含まれています。 血糖値の管理、塩分摂取の制限、飲酒の回避などの対策は、肝硬変の進行に取り組むのに役立ちます。
通常、登録栄養士は、肝臓の状態を改善するためのバランスの取れた食事とライフスタイルの対策を処方します。 アルコールのような肝臓毒性の可能性のあるすべての物質の省略は、そのような方法の1つです。 さらに、この療法はまた、ビタミン欠乏症(例えば、アルコール依存症の場合のビタミンB1)の補償または適切なエネルギー供給などの他の方法を使用します。
栄養摂取は、好ましくは経口一口飼料の形をとるべきである。 特に進行性肝硬変の患者は、非経口栄養の恩恵も受けます。 エネルギー摂取量は、体重1 kgあたり約145〜167 kJ(35〜40 kcal)である必要があります。
その最終段階で、肝硬変は患者の生命を深刻に脅かします。 肝硬変の合併症のため、肝移植は患者を救うための最後の可能な治療オプションです。 この段階で、適切なドナー臓器が肝硬変の肝臓に取って代わります。
炭水化物の摂取量
不十分な炭水化物の供給は、既存の代謝状況を悪化させる可能性があります。 これは、この状況では脂肪だけでなくタンパク質もエネルギー生産のために代謝されるという事実によって説明することができます。 したがって、炭水化物を減らした食事は肝硬変の糖尿病患者にとって有害です。
タンパク質消費
この治療には、体重1 kgあたり1.2〜1.5gのタンパク質の1日あたりのタンパク質量が役立ちます。 タンパク質制限は、難治性の慢性肝性脳症の患者にのみ適用する必要があります。 必要に応じて、ロイシン、イソロイシン、バリンを食事に置き換える必要があります。
骨粗鬆症の予防
一般的な推奨事項は、すべての患者で、骨粗鬆症の予防を早期に開始することです。 そしてカルシウム置換(1200-1500 mg / d)は予防のための一般的な手順です。 さらに、胆汁うっ滞性肝疾患の患者は、ビタミンD3置換(400-800 IU / d)を受けます。 さらに、高齢(> 65歳)の患者、低体重の患者、喫煙者では、基本的な診断を早期に行う必要があります。
ビタミン代替
ビタミンKによる置換は、出血のリスクが高まる中の解決策になる可能性があります。 このビタミンは本質的に親油性です。 胆汁うっ滞の状態は、その吸収を低下させます。 したがって、一般的な推奨事項は、経口または非経口(10週間ごとに10mg)の増量でのビタミン置換です。
アルコール依存症の患者では、患者の50%がビタミンB1欠乏症です。 したがって、ウェルニッケ脳症の予防のための継続的なアルコール摂取では、ビタミンB1置換が推奨される治療法です。
カフェイン
有る証拠カフェインの摂取は肝硬変の形成から肝臓を保護したり、肝硬変の発症を遅らせたりする可能性があること。 概して、ポリフェノールはこれに大きな役割を果たす可能性があります。 ポリフェノールは植物性物質のグループであり、コーヒーに特に大量に含まれています。
-非栄養的治療法
一般的に、この対策は病気の根本的な原因を治療します。 ただし、肝癌の早期発見のための定期的な検査は重要です。 肝硬変の人にとって、多くの場合、最後の手段は肝移植です。
- 禁断症状は、アルコール関連の肝硬変の場合に試みられた手段です。 自己免疫性肝炎の患者は免疫抑制によって治療されます。 インターフェロンによるウイルス除去は、慢性B型肝炎。 一方、C型肝炎では、抗ウイルス療法により、患者の90%以上でウイルスが除去されます(血液中にウイルスは検出されません)。
- 時々、医者は特定の合併症を治療するために特定の手段を使うかもしれません。 たとえば、食道静脈瘤からの出血の場合、主な目標は止血を達成することです。 そうしないと、致命的な失血のリスクがあります。 重度の腹水がある場合は、特定の穿刺によって腹部の水分を排出することができます。
一般的に、薬物療法は肝性脳症の治療に役立ちます。 主な目標は、アンモニアやその他の毒素のさらなる生成を減らすことです。 したがって、可能な治療オプションとして、腸の選択的抗生物質リファキシミンが再発に利用可能です。
とりわけ、それは腸内のアンモニア産生細菌を殺します。 その結果、肝性脳症の再発エピソードの相対リスクが減少します。
- 別の薬はラクツロースです。これは、乳酸を形成するバクテリアに有利に腸内細菌叢に影響を与える合成二糖類です。 したがって、これは次に、アンモニアを形成する腸内細菌の増殖を抑制します。
- 肝性脳症の他の治療法は、L-オルニチンまたはL-アスパラギン酸を利用します。 主に、これらの薬はアンモニアの無害な尿素への変換を促進します。 その後、尿素は尿中に排泄されます。
