TITRE DE L’ÉTUDE: Une étude d’association pangénomique et une méta-analyse de la cirrhose hépatique liée à l’alcool identifient de nouveaux facteurs de risque génétiques
SOMMAIRE: Découverte d’une nouvelle région du génome associée à la cirrhose hépatique liée à l’alcool.
APERÇU: Le foie est un gros organe situé sur le côté droit de l’abdomen. Il filtre le sang pour détoxifier les produits chimiques, y compris les drogues et l’alcool. Après de longues périodes de forte consommation d’alcool, le tissu hépatique sain est remplacé par du tissu cicatriciel. Au fil du temps, l’accumulation de tissu cicatriciel peut altérer le fonctionnement du foie, conduisant à une maladie appelée cirrhose. On estime que 10 à 20% des gros buveurs développeront une cirrhose, qui peut éventuellement conduire à une insuffisance hépatique. Cette association à l’échelle du génome a examiné environ 1 750 personnes d’ascendance européenne pour identifier les facteurs génétiques qui peuvent exposer les gros buveurs à un risque accru de développer une cirrhose du foie. L’étude a révélé une nouvelle région génomique associée à la cirrhose du foie. Cette région abrite le gène FAF2 qui joue un rôle dans le métabolisme des graisses, en particulier l’organisation des graisses au sein des cellules.
LE SAVIEZ-VOUS? Le foie est le seul organe interne qui a le potentiel de se régénérer. Aussi peu que 51% du foie d’origine peut se régénérer en un organe de taille normale. Cependant, la consommation prolongée d’alcool peut affecter la régénération des cellules du foie. [SOURCE]
EXEMPLE DE RÉSULTATS: En savoir plus sur Bibliothèque de recherche sur la nébuleuse .
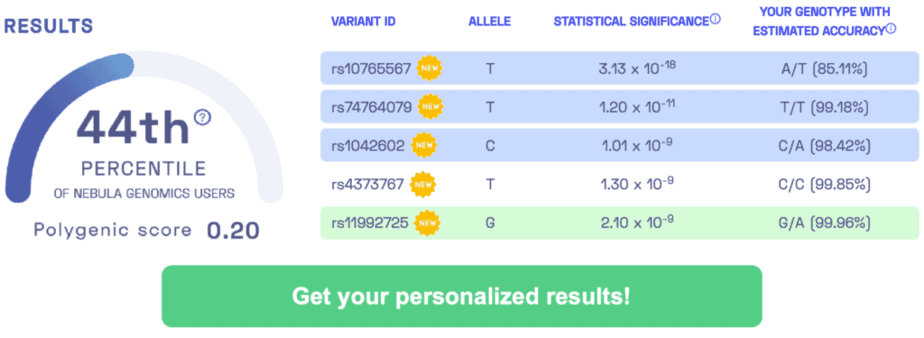
VARIANTES ASSOCIÉES À LA CIRRHOSE DU FOIE LIÉE À L’ALCOOL: rs2294915, rs10401969, rs10433937, rs11134977, rs28929474
RESSOURCES ADDITIONNELLES:
Que fait le foie? (Vidéo)
Cirrhose
VOUS POUVEZ ÉGALEMENT ÊTRE INTÉRESSÉ PAR:
Consommation d’alcool (Evangelou, 2019)
Consommation d’alcool (Jorgenson, 2017)
Cirrhose biliaire primitive (Mells, 2011)
MISE À JOUR HEBDOMADAIRE: 5 octobre 2020
Cirrhose hépatique liée à l’alcool et sa génétique: plus de détails
| Tissu hépatique enflammé vu au microscope. Source de l’image: Nephron, Wikimedia Commons, licence CCY-BY-SA 3.0 |
À propos de la cirrhose hépatique et de la génétique liées à l’alcool
La cirrhose hépatique liée à l’alcool est l’une des formes les plus graves de maladie hépatique. C’est l’un des stades avancés des maladies chroniques du foie. Un certain nombre de facteurs environnementaux et génétiques les facteurs aurait impact sur la cirrhose hépatique liée à l’alcool. Ce stade de lésion hépatique est généralement considéré comme irréversible. Et lorsqu’elle n’est pas prise en charge, la cirrhose peut même entraîner un cancer du foie. Cependant, son renversement via un certain nombre de traitements pourrait être possible.
La cirrhose implique généralement des processus chroniques de destruction et de régénération du tissu hépatique. En général, l’abus d’alcool, la stéatose hépatique non alcoolique et l’hépatite virale chronique sont les rares causes importantes de la cirrhose du foie. La cirrhose hépatique liée au virus et la cirrhose hépatique liée à l’alcool sont les formes les plus courantes de maladie hépatique.
Histoire de la cirrhose du foie
L’illustration de Léonard de Vinci (1452-1519) a été la première de l’histoire de la médecine à montrer la description macroscopique de la cirrhose du foie. Ce dessin portait sur l’anatomie vasculaire du foie d’un centenaire mort. Et c’était l’hiver 1508 à Florence, lorsque Léonard de Vinci effectuait une autopsie sur cet homme.
| Aperçu comparatif d’une morphologie hépatique normale et cirrhotique. Source de l’image: BruceBlaus, Wikimedia commons, licence CC-BY-SA 4.0 |
Pathogénèse
Les rapports du GWAS ont mis en lumière la la génétique de la cirrhose hépatique liée à l’alcool
Différents types de cellules sont responsables de la pathogenèse de la cirrhose hépatique.
- La nécrose des cellules hépatiques par des virus ou des toxines provoque une cirrhose. Ces cellules libèrent ensuite des cytokines, qui activent les macrophages hépatiques et les cellules de stockage des graisses du foie. En outre, ce processus active également les monocytes et les granulocytes du sang.
- Grâce à ces cellules, la structure de l’organe est remodelée de manière destructive avec une nécrose parenchymateuse, la formation de nœuds régénérés et de septums de tissu conjonctif.
Ces nœuds tissulaires interfèrent avec le bon fonctionnement du foie. Et la bile s’écoule à travers les voies biliaires vers la vésicule biliaire.
- Les voies biliaires se forment à nouveau, mais finissent par devenir aveugles. Ensuite, une congestion sanguine se produit entre le foie et le tube digestif. Et cela conduit à une ascite et à une hypertrophie de la rate. Dans le pire des scénarios, les varices œsophagiennes saignent.
- Les dommages dans les hépatocytes provoquent en outre une encéphalopathie hépatique. Par conséquent, le métabolisme de l’ammoniac réduit jusqu’à 80%. Dans une telle condition, via des collatéraux vasculaires, le foie contourne l’ammoniac formé dans l’intestin.
En raison de l’absence de dégradation, la concentration de toxine dans le sang augmente et l’ammoniac passe la barrière hémato-encéphalique. Les astrocytes dans le cerveau gonflent probablement en raison d’un œdème cérébral. Cela peut entraîner de fréquents déficits cognitifs épisodiques.
- En fin de compte, l’activité de désintoxication inadéquate d’un foie cirrhotique peut conduire au coma hépatique. L’encéphalopathie hépatique est un prédicteur d’une forme particulièrement sévère de cirrhose hépatique. Dans une étude , près de la moitié de tous les patients atteints d’une cirrhose hépatique et d’une encéphalopathie hépatique sont décédés dans le mois suivant le diagnostic.
Dans de telles circonstances, le traitement de l’encéphalopathie hépatique réduit le risque de complications associées à la cirrhose hépatique. Par exemple, les traitements de l’encéphalopathie hépatique soulagent des conditions telles que la péritonite bactérienne spontanée (SBP) ou les saignements variqueux.
- Finalement, le foie rétrécit, sa surface devient ridée et noueuse. Au microscope, la cirrhose active et inactive peut être distinguée. Le stade préliminaire de la cirrhose hépatique est la fibrose hépatique.
Progression de la cirrhose et génétique de la cirrhose liée à l’alcool et non alcoolique
En règle générale, la cirrhose est un processus graduel et se développe sur des années, voire des décennies. La cirrhose du foie progresse rarement plus rapidement en moins d’un an. Mais à la fin, presque toutes les maladies chroniques du foie conduire à la cirrhose .
-La première étape est l’inflammation du foie. Habituellement, l’inflammation du foie est traitable.
–Si elle n’est pas traitée, des cicatrices du tissu hépatique ou une fibrose se produisent.
– Ensuite, des gonflements abdominaux suivent la cicatrisation du foie. À ce stade, il y a une réduction du flux sanguin via les veines portes. Et cela se traduit par une hypertension portale et par la suite une hypertension artérielle.
–Enfin, le stade terminal de la maladie du foie se produit. Cela peut être fatal pour le patient.
Incidence et génétique de la cirrhose hépatique et de la cirrhose non alcoolique liées à l’alcool
L’incidence, c’est-à-dire le nombre de nouveaux cas, dans les pays industrialisés est de 250 pour 100 000 habitants par an. Concernant les décès liés à la cirrhose, le rapport des hommes aux femmes est de 2: 1. Selon un Étude 2015 , 0,29% de la population adulte avait développé une cirrhose aux États-Unis. T la génétique de la cirrhose hépatique liée à l’alcool est un aspect important pour délimiter le mécanisme de la cirrhose hépatique liée à l’alcool.
L’environnement et l’origine ethnique en révèlent davantage sur la génétique de la cirrhose du foie liée à l’alcool
En ce qui concerne la génétique de la cirrhose hépatique liée à l’alcool, une étude indique qu’au moins « 50% d’une susceptibilité individuelle « est due à des facteurs génétiques. Dans la cirrhose hépatique non alcoolique et liée à l’alcool, des facteurs environnementaux et génétiques interagissent pour influer sur les maladies.
Des facteurs génétiques tels que PNPLA3 , TM6SF2 , et MBOAT7 déterminer la cirrhose hépatique liée à l’alcool et la cirrhose non alcoolique. Tous ces modificateurs génétiques participent au métabolisme des lipides et aggravent la condition chez cirrhose hépatique liée à l’alcool . En plus de la génétique , l’épigénétique contribue également à la cirrhose hépatique liée à l’alcool .
Ensuite, un autre type de trouble, cirrhose cryptogénique est une cirrhose hépatique non liée à l’alcool, où l’influence de facteurs génétiques est observée via une mutation dans les gènes de la kératine. L’association de l’origine ethnique avec la génétique de la cirrhose du foie liée à l’alcool est un point crucial pour démêler les mécanismes liés aux maladies du foie. Par exemple, parmi plusieurs populations, Hispaniques, autochtones d’Alaska et amérindiens ont une mortalité liée à la cirrhose plus élevée.
Causes de la cirrhose du foie
(la génétique de la cirrhose hépatique liée à l’alcool et de la cirrhose non alcoolique)
Maladie du foie gras
À l’échelle mondiale, la stéatose hépatique est le problème le plus courant de la santé du foie. Une distinction est faite entre deux formes de maladies du foie gras . Il s’agit de la stéatose hépatique alcoolique (AFLD) et de la stéatose hépatique non alcoolique (NAFLD).
Stéatose hépatique alcoolique (AFLD)
L’alcoolisme est la cause la plus fréquente de cirrhose du foie dans les pays industrialisés et représente environ 50% des cas. Outre l’hépatite, la cirrhose du foie gras liée à l’alcool est la principale cause de stéatose hépatique. Dans cette maladie, une consommation excessive d’alcool entraîne la conversion de l’éthanal à partir de l’éthanol. Et cela, à son tour, conduit à une forte augmentation du rapport NADH / NAD dans le corps.
L’augmentation du potentiel redox de ces nucléotides pyridiniques inhibe le cycle de l’acide citrique. Dans cette situation, synthèse des acides gras augmente nettement . Enfin, une accumulation de triglycérides (graisses) a lieu.
L’un des effets à long terme de la consommation d’alcool est l’AFLD. Dans la cirrhose du foie gras liée à l’alcool, les dommages s’aggravent avec une consommation accrue d’alcool. L’un des mécanismes qui causent des cicatrices est élévation de l’interleukine-8 dans le tissu hépatique. Cela permet en conséquence l’accumulation de neutrophiles dans le foie.
Un autre mécanisme à l’origine de la cirrhose hépatique liée à l’alcool est la formation de leucotriène B4 à partir de l’acide arachidonique, qui attire également les cellules inflammatoires.
La dégénérescence du foie dans la cirrhose hépatique liée à l’alcool est initialement entièrement réversible. Cependant, la consommation continue d’alcool conduit à une stéatose hépatique et finalement au développement d’une cirrhose hépatique.
Maladie du foie gras non alcoolique (NAFLD)
Cette maladie hépatique est caractérisée par un stockage des graisses dans les cellules hépatiques, qui est réversible dans son évolution initiale.
Le foie gras non alcoolisé peut être de deux types.
-Un foie gras simple qui n’entraîne pas encore de lésions hépatiques.
-Stéatohépatite non alcoolique qui est l’inflammation et les dommages du foie.
Finalement, les deux formes peuvent entraîner des cicatrices du foie, ce qui augmente le risque de développer une cirrhose du foie.
Autres causes
Un certain nombre d’autres facteurs responsables de la cirrhose hépatique liée à l’alcool et de la cirrhose non alcoolique sont les suivants:
-Hépatite virale chronique telle que l’hépatite B et l’hépatite C
-Cirrhose hépatique cryptogénique (sans étiologie détectable)
-Cirrhose congestive (cirrhose cardiaque), typique de l’insuffisance cardiaque droite
-Hépatite auto-immune
Formes rares de cirrhose d’étiologie définie
-Hémochromatose
-Maladie de Wilson
-Galactosémie
-Intolérance héréditaire au fructose
-Fibrose kystique
-Maladie du stockage du glycogène
-Cirrhose cholangiodysplasique du foie
-Cholangite sclérosante primaire
-Syndrome de Budd-Chiari
-Maladies tropicales
-Cirrhose en cas de déficit en alpha-1-antitrypsine
-Cholangite biliaire primaire (anciennement: cirrhose biliaire primitive)
-Cirrhose biliaire secondaire
-Hépatopathie dans la maladie cœliaque (entéropathie sensible au gluten)
-Cirrhose du foie causée par des substances toxiques pour le foie. Il peut s’agir d’un composé xénobiotique comme le tétrachlorométhane ou d’un médicament tel que le méthotrexate.
Un trouble génétique, hémochromatose héréditaire est un autre exemple lié aux lésions hépatiques en général. Cependant, si ces dommages sont spécifiques à cirrhose hépatique liée à l’alcool ou le non alcoolisé cirrhose , reste à clarifier. Les dommages dans l’hémochromatose sont dus à une absorption excessive de fer. Dans la majorité, ce trouble est lié à p.Cys282Tyr (environ 845G> UNE) HFE une variante. Le diagnostic se fait au moyen de identification du biallélique HFE variantes pathogènes.
Symptômes de la cirrhose hépatique liée à l’alcool et de la cirrhose hépatique non alcoolique
- Les symptômes précoces mais non spécifiques de la cirrhose du foie peuvent être une diminution des performances, un manque de concentration et de la fatigue.
- De plus, les signes dits de «peau hépatique» peuvent apparaître. Ceux-ci se caractérisent par une coloration rouge des paumes des mains, une peau jaunâtre et naevus d’araignée .
- La cirrhose du foie affecte souvent la sensation subjective du patient atteint, mais seulement à un stade très tardif de la maladie.
- La fonction hépatique peut être altérée de diverses manières en ce qui concerne la synthèse et la désintoxication. Jusqu’à ce que des complications se développent, on parle de cirrhose hépatique compensée.
- La cirrhose hépatique décompensée s’accompagne de complications cliniquement pertinentes telles que l’hypertension portale, l’ascite ou la splénomégalie.
- L’encéphalopathie hépatique est un dysfonctionnement cérébral qui augmente les métabolites toxiques provoquant le gonflement des cellules cérébrales. Les symptômes de l’encéphalopathie hépatique comprennent également des étourdissements, une désorientation, de la fatigue, des difficultés de concentration, des pertes de mémoire, des changements de personnalité allant jusqu’au coma hépatique.
- D’autres symptômes typiques sont la rougeur des paumes, Caput medusae , vaisseaux sanguins gonflés, langue vernie et œdème.
Mesure clinique: pour les maladies hépatiques liées à l’alcool et maladie hépatique non alcoolique
Dans le soi-disant Classification des scores Child-Pugh , plusieurs des facteurs ci-dessus sont inclus et un score est calculé. Ces facteurs comprennent la bilirubine, le temps nécessaire à la coagulation du sang, l’albumine, l’encéphalopathie hépatique et l’ascite. La classification qui en résulte dans les stades A à C permet une déclaration sur le pronostic de la maladie. Par exemple, les patients au stade C ont un très mauvais pronostic concernant la durée de survie.
Autant ce score est utile cliniquement, il présente aussi un inconvénient majeur. Par exemple, l’encéphalopathie hépatique et l’ascite ne sont évaluées que dans trois degrés de gravité. Il en résulte des scores plus ou moins subjectifs et inexacts.
Pour cette raison, depuis 2002, le Score MELD a été utilisé. Il est calculé selon une certaine formule à partir de paramètres de laboratoire (créatinine, bilirubine et INR). Le MELD-Score fournit ensuite des informations sur la survie au cours des trois prochains mois.
À titre d’exemple, un patient hospitalisé avec un score de 20 à 30 a un risque de 25% de mourir dans les trois prochains mois. Alors qu’un patient atteint de cirrhose avec un MELD de 40 est le plus susceptible de mourir dans trois mois.
Diagnostic
La cirrhose du foie est diagnostiquée de plusieurs façons. Gammes de diagnostic de la vérification des antécédents médicaux à l’analyse du foie à l’aide de rayons. Ce sont les méthodes de test classiques pour diagnostiquer la cirrhose du foie.
– Essais chimiques
Le test sanguin est une procédure chimique courante pour diagnostiquer la cirrhose du foie. Les enzymes telles que les transaminases et les phosphatases alcalines ont une importance clinique dans le diagnostic des maladies hépatiques. Ces enzymes sont les signes de lésions hépatiques.
Dans l’ensemble, les enzymes hépatiques comme l’AST (GOT), l’ALT (GPT) ainsi que la γ-GT, la bilirubine et l’ammoniac peuvent être élevées dans la cirrhose. Cependant, le niveau d’ammoniac seul n’indique pas la présence d’une encéphalopathie hépatique.
La cirrhose peut également être diagnostiquée en mesurant davantage la bilirubine et de nombreuses autres protéines sanguines. Par exemple, en laboratoire, des valeurs réduites pour la cholinestérase, l’albumine et certains facteurs de coagulation sont perceptibles en raison de la capacité de synthèse limitée du foie.
–Imagerie
L’imagerie est une méthode non invasive qui capture une image détaillée du foie. Les rayons X, les ondes radio, les échographies sont quelques moyens de diagnostiquer la cirrhose.
- Alors que la tomodensitométrie utilise des rayons X pour capturer l’image du foie, l’IRM utilise un aimant et des ondes radio pour le diagnostic. Outre la forme et la structure du foie, la tomodensitométrie et l’IRM permettent de diagnostiquer le flux sanguin dans les veines portes hépatiques.
- L’échographie examine l’homogénéité structurelle du foie. Dans la cirrhose, le bord du foie est ondulé et les vaisseaux internes présentent une forme d’obstruction. L’échographie peut très bien détecter les ascites et la splénomégalie.
- Une forme améliorée d’échographie est le soi-disant fibroscan. Le terme alternatif pour fibroscan est l’élastographie transitoire. Avec cette méthode, la fibrose, c’est-à-dire le remodelage du tissu conjonctif du foie, peut être déterminée. Cela fournit un résultat très fiable pour le diagnostic et pourrait remplacer la biopsie hépatique à l’avenir.
| Diagnostic du foie gras par CT. Source de l’image: James Heilman, MD, Wikimedia Commons, licence CC-BY-SA 3.0 |
–Biopsie
La biopsie hépatique est le diagnostic définitif de la cirrhose. Une partie du tissu hépatique est extraite avec une aiguille. En utilisant la microscopie, ce tissu est examiné pour la cirrhose.
Thérapie (tel que prescrit pour la cirrhose hépatique liée à l’alcool et la forme non alcoolique)
– Mesures thérapeutiques nutritionnelles
Les mesures nutritionnelles et thérapeutiques générales sont à la base des maladies liées à la cirrhose du foie. Le régime alimentaire contre la cirrhose du foie comprend des quantités équilibrées de glucides, de protéines, de vitamines, de calcium et de phénols. Des mesures telles que la gestion de la glycémie, la limitation de la consommation de sel, le fait d’éviter de boire de l’alcool, etc. peuvent être utiles pour lutter contre la progression de la cirrhose hépatique.
Habituellement, une diététiste professionnelle prescrit une alimentation équilibrée et des mesures de style de vie pour améliorer les conditions hépatiques. L’omission de toutes les substances potentiellement toxiques pour le foie comme l’alcool en est une. En outre, cette thérapie utilise également d’autres méthodes telles que la compensation d’une carence en vitamines (par exemple la vitamine B1 en cas d’alcoolisme) ou un apport énergétique adéquat.
L’apport nutritionnel doit de préférence prendre la forme de gorgées orales. Les patients atteints de cirrhose hépatique avancée en particulier bénéficient également d’une nutrition parentérale. L’apport énergétique doit être d’environ 145-167 kJ (35-40 kcal) par kg de poids corporel.
À son stade final, la cirrhose du foie menace gravement la vie du patient. En raison des complications de la cirrhose, la transplantation hépatique est la dernière option de traitement possible pour sauver le patient. A cette phase, un organe donneur approprié remplace le foie cirrhotique.
Apport de glucides
Un apport insuffisant en glucides peut aggraver une situation métabolique existante. Cela peut s’expliquer par le fait que dans cette situation, non seulement les graisses mais aussi les protéines sont métabolisées pour la production d’énergie. Par conséquent, les régimes pauvres en glucides sont nocifs pour les diabétiques atteints de cirrhose du foie.
Consommation de protéines
Une quantité quotidienne de protéines de 1,2 à 1,5 g de protéines par kg de poids corporel est utile dans ce traitement. La restriction protéique ne doit être appliquée que chez les patients atteints d’encéphalopathie hépatique chronique réfractaire. Si nécessaire, la leucine, l’isoleucine et la valine doivent être remplacées dans leur alimentation.
Prophylaxie de l’ostéoporose
La recommandation générale est de commencer tôt la prophylaxie de l’ostéoporose, chez tous les patients. Et la substitution du calcium (1200-1500 mg / j) est la procédure courante pour la prophylaxie. De plus, les patients atteints d’une maladie hépatique cholestatique reçoivent des substitutions de vitamine D3 (400 à 800 UI / j). De plus, chez les patients d’un âge avancé (> 65 ans), les patients en insuffisance pondérale et les fumeurs, un diagnostic de base doit être posé rapidement.
Substitution de vitamines
La substitution avec de la vitamine K peut être une solution en cas de risque accru de saignement. Cette vitamine est de nature lipophile. L’état de la cholestase réduit son absorption. Par conséquent, la recommandation générale est la substitution de vitamines à doses accrues, par voie orale ou parentérale (10 mg toutes les 10 semaines).
Chez les patients alcooliques, 50% des patients ont une carence en vitamine B1. Ainsi, la substitution de la vitamine B1 est le traitement recommandé dans la consommation continue d’alcool pour la prophylaxie de l’encéphalopathie de Wernicke.
Caféine
Il y a preuve que la consommation de caféine peut protéger le foie de la formation de la cirrhose ou retarder son développement. Dans l’ensemble, les polyphénols pourraient jouer un rôle majeur à cet égard. Les polyphénols sont un groupe de substances végétales et se trouvent en quantités particulièrement élevées dans le café.
– Mesures thérapeutiques non nutritionnelles
En général, cette mesure traite la cause sous-jacente de la maladie. Cependant, des examens réguliers pour la détection précoce du carcinome du foie sont importants. Pour les personnes atteintes de cirrhose, le dernier recours dans de nombreux cas est une transplantation hépatique.
- Le traitement de sevrage est une mesure éprouvée en cas de cirrhose hépatique liée à l’alcool. Les patients atteints d’hépatite auto-immune sont traités par immunosuppression. L’élimination du virus avec les interférons est la méthode préférée hépatite B chronique . Alors que dans l’hépatite C, la thérapie antivirale conduit à l’élimination du virus chez plus de 90% des patients (aucun virus détectable dans le sang).
- Parfois, le médecin peut utiliser des mesures spécifiques pour traiter des complications particulières. Par exemple, dans le cas de saignements de varices œsophagiennes, l’objectif principal est d’obtenir l’hémostase. Sinon, il existe un risque de perte de sang mortelle. En cas de forme sévère d’ascite, le liquide abdominal peut être drainé par une ponction spécifique.
En général, les médicaments sont utiles dans le traitement de l’encéphalopathie hépatique. L’objectif principal est de réduire la production supplémentaire d’ammoniac et d’autres toxines. Par conséquent, comme option thérapeutique possible, l’antibiotique sélectif intestinal Rifaximine est disponible pour la récidive.
Entre autres, il tue les bactéries productrices d’ammoniac dans l’intestin. En conséquence, le risque relatif d’épisodes récurrents d’encéphalopathie hépatique diminue.
- Un autre médicament est le lactulose, un disaccharide synthétique qui influence la flore intestinale en faveur des bactéries formant de l’acide lactique. Par conséquent, cela supprime à son tour la croissance des bactéries intestinales formant de l’ammoniac.
- D’autres traitements de l’encéphalopathie hépatique utilisent la L-ornithine ou le L-aspartate. Principalement, ces médicaments favorisent la conversion de l’ammoniac en urée inoffensive. L’urée est ensuite excrétée dans l’urine.
