パーキンソン病の星雲ゲノミクスDNAレポート
パーキンソン病は遺伝的ですか? この質問に答えようとした研究に基づいて、DNAレポートを作成しました。 以下にサンプルDNAレポートを示します。 パーソナライズされたDNAレポートを入手するには、全ゲノムシーケンス!

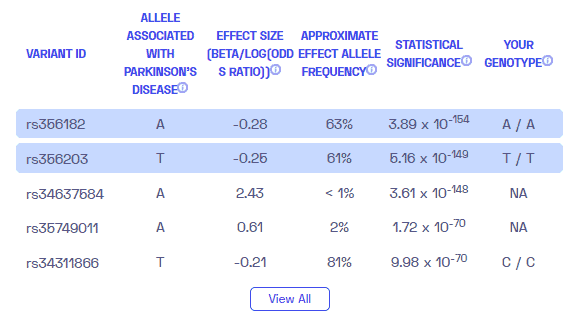
追加情報
パーキンソン病とは何ですか? (パーキンソン病は遺伝的ですか?)
パーキンソン病またはPDは、神経細胞のゆっくりとした進行性の喪失の結果です。 特徴的な症状は、無動症(随意運動の減少または喪失)、硬直、および震えです。 現在、症状は治療可能ですが、神経系のこの変性疾患の治療法はありません。
パーキンソン病は、脳の黒質領域におけるドーパミン産生ニューロン(脳細胞)の主な喪失を特徴としています。 神経伝達物質ドーパミンの欠如は、最終的に大脳皮質に対する大脳基底核の活性化効果の低下につながり、したがって顕著な運動障害につながります。

パーキンソン病には、病気の起源と進行に基づいていくつかの分類があります。 これらのカテゴリは次のとおりです。
- 特発性パーキンソン症候群(IPS)(最も頻繁に)
- 家族性パーキンソン症候群(遺伝的、遺伝的形態、まれ、それぞれの遺伝子座にちなんで名付けられた(すなわちPARK1)
- 症候性(二次)パーキンソン症候群
- 薬物誘発性(すなわち、ドーパミン拮抗作用を伴う神経弛緩薬)
- 脳細小血管障害(ビンスワンガー病)のような血管パーキンソニズム
- 心的外傷後(すなわち、ボクサーの脳症)
- 毒素誘発性(すなわち、一酸化炭素、マンガン、MPTP)
- 炎症性(例えば、嗜眠性脳炎の後、進行したHIV脳症などのびまん性病原体関連脳疾患でも)
- 代謝(ウィルソン病)
- 他の神経変性疾患との関連でのパーキンソン症候群(非定型パーキンソン症候群)
- 多系統萎縮症
- 進行性核上性凝視麻痺
- 大脳皮質基底核変性症
- レビー小体型認知症
疫学
によるパーキンソン財団、この病気は世界中で1,000万人以上に影響を及ぼしています。 彼らの予測によると、2020年までに米国で100万人近くがパーキンソン病と一緒に暮らすことになります。これは診断された人の合計数を超えています。多発性硬化症、筋ジストロフィーとルーゲーリック病(または筋萎縮性側索硬化症)。
毎年約60,000人のアメリカ人がPDと診断されています。

パーキンソン病の発生率は年齢とともに増加しますが、PD患者の推定4%が50歳より前に診断されています。 男性は女性よりもパーキンソン病になる可能性が1.5倍高いです。
症状(パーキンソン病は遺伝的ですか?)
病気は徐々に始まり、生涯を通じて進行します。 病気が進行するにつれて症状はより重篤になるため、より簡単に認識できます。 パーキンソン病の最も一般的な形態は、通常、体の片側で一方的に始まります。 したがって、肩の痛みや片側の筋肉の緊張が発生することは珍しくなく、患者は最初に整形外科医に診てもらうようになります。
によるパーキンソン財団、10の初期症状は次のとおりです。
- 身震い
- 小さな手書き
- においの喪失
- 寝られない
- 移動や歩行の問題
- 便秘
- 柔らかいまたは低い声
- 仮面様顔貌
- めまいや失神
- 身をかがめるか、かがむ
主な症状は次のとおりです。
アキネジアおよび/または動作緩慢
この一般的な動きの欠如は、パーキンソン病の診断の前提条件です。 それはすべての動きで目立ちます。 したがって、顔の筋肉の遊びが減少し、発話が静かで不明瞭になり、嚥下が遅れ、特に速い動き(手書きが小さくなる)で手の器用さが低下し、体幹の動きが困難になり、歩行が小さくなりますとシャッフル。
にパーキンソン病、この速度低下はさまざまな方法で発生します。
- 自動動作の低減(歩行時のまばたきや腕の振りなど)
- 動きを開始するのが難しい(椅子から立ち上がるなど)
- 身体的行動の一般的な遅さ
- 異常な静けさの出現または表情の低下
これは、シャツのボタンを押す、食べ物を切る、歯を磨くなどの日常の機能を実行するのが困難になることを意味します。
剛性
これは、筋緊張の増加による筋肉のこわばりを指します。 これは、横紋筋全体の不随意の緊張によって引き起こされ、しばしば筋肉痛を引き起こします。 外側に見えるのは、肘関節、胴体、首、そして後に膝関節のわずかな屈曲です。
身震い
反対側の筋肉の交互の張力は、動きとともに減少する比較的遅い振戦を生成します。 震えは体の片側でより顕著です。
姿勢の不安定性
体を直立に保つ安定性の低下は、位置反射の乱れが原因で発生します。 小さいが急速な反射代償運動が遅れ、歩行と姿勢が不安定になります。 回転運動が不安定になり、患者がつまずき始める可能性があります。
さまざまな症状は、個々の患者でさまざまな程度に発音されるか、完全に存在しない可能性があります。 それらの発生と重大度も、1日のうちに変化します。

患者はまた、低血圧や睡眠障害などの他の病気を経験する可能性があります。
原因
科学者たちは、遺伝的要因と環境要因の組み合わせが、脳内のドーパミンの喪失とそれに続くパーキンソン病の発症に関与していると信じています。 この病気は患者によって非常に多様であり、年齢の発症、進行、さらには治療効果さえも個人によって異なります。
ドーパミン欠乏症
パーキンソン病は錐体外路系(EPS)または大脳基底核の変性疾患です。 それは、黒質緻密部の神経細胞の死を伴い、ドーパミンを産生し、それを軸索を介して被殻に輸送します。 病気の最初の兆候は、約 これらのドーパミン作動性細胞の55%から60%が死んでいます。
ドーパミン欠乏症は、最終的に2つの方法で大脳基底核の機能の不均衡につながります。 メッセンジャー物質のグルタメートは比較的豊富です。 淡蒼球は、最終的に視床による大脳皮質の運動活性化を阻害します。 これは、主な症状の厳しさ、振戦、運動機能低下につながりますが、精神的プロセスの遅延(徐脈)にもつながります。
ドーパミン欠乏症に加えて、他の神経伝達物質の変化も観察されています。 たとえば、セロトニン、アセチルコリン、ノルエピネフリンの欠乏は、脳幹のいくつかの領域で発見されました。
パーキンソン病は遺伝的ですか?
遺伝性の形態の研究と同定は、パーキンソン病が均一な病気ではなく、臨床的および病理学的症状のスペクトル(PARK1からPARK13)を持つ不均一なグループの病気であることを示しました。 家族歴は重要な危険因子です。 パーキンソン病の単一遺伝子型は、パーキンソン病を発症するすべての患者の約5〜10パーセントの原因です。 これらの中で、α-シヌクレイン遺伝子(SNCA遺伝子、PARK1)の遺伝子変異は特に興味深いものです。
PARK1遺伝子座は、優性遺伝性パーキンソン病とレビー小体型認知症の大家族にマッピングされました。大家族では浸透度の高い他の2つの点突然変異が確認されましたが、散発性パーキンソン病の患者では確認されませんでした。
注目すべきことに、2007年に、SNCA凝集体は、人間の脳組織のシナプス前画分と呼ばれる脳の特定の部分で同定されました。 おそらく初期のシナプス機能障害の発現としてですが、凝集、細胞機能障害、細胞死の正確な関係はまだわかっていません。
しかし、アミノ酸配列の変化に加えて、重複と三重化はまた、オリゴマーと線維性凝集体を形成するタンパク質の傾向の増加につながるため、SNCAの発現と翻訳の調節は重要な、少なくとも調節の役割を果たします。
遺伝学はすべてのパーキンソン病の約10から15パーセントを引き起こし、パーキンソン病の家族を持つ人々はこの病気を発症するリスクが高いと考えられています。 早期発症は通常、病気に関連する遺伝子の複数のコピーに関連しています。 パーキンソン病に関連する遺伝子の最も一般的な変異には、LRRK2、GBA、およびSNCAが含まれます。
LRRK2: LRRK2遺伝子の変異は示されているニューロンを変更します。 この遺伝子の遺伝的変化は、パーキンソン病患者の最大2%に見られます。 少なくともあります20の異なる突然変異これはこの遺伝子で発生する可能性があり、北アフリカの家族でより頻繁に発生するG2019Sのように、より一般的なものもあります。
GBA:この遺伝子は、細胞から細胞の老廃物を取り除くことに関与するタンパク質をコードしています。 パーキンソン病患者の5〜10%がこの遺伝子に変異を持っています。 しかし、この突然変異を持っている人が将来パーキンソン病を発症する可能性はかなり低いです。 GBA遺伝子のほんの一握りの突然変異だけがパーキンソン病のリスク増加に関連しています。
SNCA:この遺伝子は、タンパク質α-シヌクレインを産生するという点でパーキンソン病と関連しています。 パーキンソン病の人の脳には、レビー小体と呼ばれるこのタンパク質の塊が含まれています。 SNCA遺伝子の突然変異は、脳内にこのタンパク質を過剰に引き起こす可能性があり、それがレビー小体を形成して毒性になると考えられています。
パーキンソン財団の研究、 PDジェネレーション:パーキンソン病の将来のマッピングは、パーキンソン病の診断が確認された人に無料で自宅で遺伝子検査とカウンセリングを提供する最初の全国調査です。 患者はまた、次のような他の遺伝子検査サイトから結果を提出することができます星雲ゲノミクス、30X全ゲノムシーケンスを提供します。
パーキンソン病の遺伝子検査では、通常、GBA、PARK7、SNCA、LRRK2、パーキン、PINK1の遺伝子の変異を探します。
環境要因
遺伝的要因に加えて、いくつかの環境リスク要因がパーキンソン病を発症するリスクの増加につながる可能性がありますが、これらの関連を確認するための科学的研究はほとんど一貫していません。 これらの要因は次のとおりです。
- 頭部外傷
- 金属への暴露
- 溶剤およびポリ塩化ビフェニル(PCB)への暴露
一方、PDと農薬や除草剤への曝露との間には強い関連性が示されています。 そのような除草剤の1つがパラコートです。これは米国で使用されている市販の除草剤で、欧州連合や中国を含む32か国で禁止されています。
診断(パーキンソン病は遺伝的ですか?)
パーキンソン病を診断するための特定の検査はないため、診断は病歴、症状、および神経学的検査のみに基づいています。 症状が最小限である初期段階では、パーキンソン病を診断するのは難しいかもしれません。 最初の診断はどの医療提供者でも行うことができますが、確認は通常、訓練を受けた神経内科医によって行われます。 4つの主な症状のうち2つは、一定期間にわたって存在する必要があります。
- 震えまたは震え
- 動作緩慢と呼ばれる動きの遅さ
- 腕、脚、または胴体の硬さまたは硬さ
- バランスの問題と転倒の可能性、姿勢の不安定性とも呼ばれます
血液検査や画像検査などのほとんどの検査は、症状を引き起こしている可能性のある他の状態を除外するために実行される場合があります。
治療(パーキンソン病は遺伝的ですか?)
によるメイヨークリニック、治療は個々の症状に基づいています。 パーキンソン病を治療する方法には、薬物療法、手術、および理学療法や運動などのライフスタイルの変更の単一または組み合わせが含まれます。 薬は症状を管理するために使用され、病気を治すためではないことに注意することが重要です。
薬
ほとんどの薬は、脳内のドーパミンを増加、代替、または保護します。
カルビドパ-レボドパ:最も一般的な薬は、ドーパミンの前駆体であるL-ドーパ(レボドパ)です。 この前駆体は、ドーパミン自体とは異なり、血液脳関門を通過し、脳内でドーパミンに変換することができます。 レボドパはカルビドパ(Lodosyn)と組み合わされ、レボドパをドーパミンへの早期変換から保護します
レボドパの新しい形態には、インブリハ(吸入形態)およびデュオパ(注入形態)が含まれます。
ドーパミン作動薬: L-ドーパを数年間服用した後、不随意運動が起こる可能性があります。 このため、パーキンソン病の初期には、特に若い患者では、通常、長時間作用型ドーパミン作動薬による治療が推奨されます。 ドーパミンに変わる代わりに、ドーパミンアゴニストはドーパミンの作用を模倣し、ドーパミン受容体を刺激する異なる薬です。
レボドパほど効果的ではありませんが、長持ちします
ドーパミン作動薬には、プラミペキソール(Mirapex)、ロピニロール(Requip)、ロチゴチン(Neupro、パッチとして提供)が含まれます。 アポモルヒネ(Apokyn)は、迅速な緩和に使用される短時間作用型の注射可能なドーパミンアゴニストです。
MAO B阻害剤:この薬は、脳のドーパミンを代謝する酵素を阻害することにより、ドーパミンの分解を防ぐのに役立ちます。
COMT阻害剤:この薬は、ドーパミンを分解する酵素をブロックすることにより、レボドパの効果を穏やかに延長します。 レボドパと併用すると、レボドパの利用可能性が40〜90%増加し、血漿中半減期が延長されます。 このカテゴリーの薬には、エンタカポンとトルカポンが含まれます。
その他の薬:よりまれに使用される他の薬は、抗コリン作用薬とアマンタジンです。 抗コリン作用薬は、振戦の抑制に役立つと説明されていました。 しかし、記憶障害、錯乱、幻覚、便秘、口渇、排尿障害などの副作用により、処方されなくなることが多くなっています。 アマンタジンは短期間の緩和をもたらす可能性がありますが、皮膚の紫色のまだら、足首の腫れ、幻覚などの深刻な副作用も引き起こします。

手術
脳深部刺激療法は、パーキンソン病の症状のいくつかを和らげるのに役立つ可能性のある外科的処置です。 外科医はあなたの脳の特定の部分に電極を埋め込みます。 電極は胸に埋め込まれた発電機に接続されています。 脳に送られる電気パルスは、病気の症状を軽減するために使用されます。
他の手術と同様に、脳深部刺激療法には、感染症、脳卒中、脳出血などのリスクが伴います。 また、患者が刺激にうまく反応しない場合は、システムの調整が必要になることがあります。
脳深部刺激療法は、ほとんどの場合、投薬反応が不安定な進行性パーキンソン病の人々に提供されます。 震えを抑えるのに最も役立ちます。 脳深部刺激療法は、投薬の変動を安定させ、不随意運動(ジスキネジア)を軽減または停止し、振戦を軽減し、硬直を軽減し、動きの減速を改善することができます。
追加情報、臨床試験情報、および治療オプションについては、次のWebサイトをご覧ください。パーキンソン財団。
この記事が気に入った場合は、他の投稿を確認してください。星雲研究図書館!
