تقرير الحمض النووي لعلم الجينوم السديم لمرض الذئبة
هل الذئبة وراثية؟ أنشأنا تقرير الحمض النووي استنادًا إلى دراسة حاولت الإجابة على هذا السؤال. أدناه يمكنك رؤية تقرير SAMPLE DNA. للحصول على تقرير الحمض النووي الشخصي الخاص بك ، قم بشراء تسلسل الجينوم الكامل !
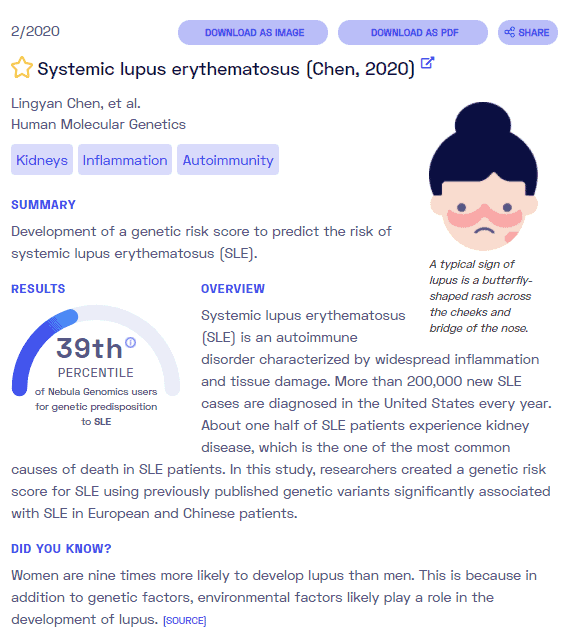
معلومة اضافية
ما هو مرض الذئبة؟ (الجزء الأول من هل الذئبة وراثية؟)
الذئبة هي أحد أمراض المناعة الذاتية النادرة والمزمنة (طويلة المدى). في الأشخاص الأصحاء ، تحمي البروتينات التي تسمى الأجسام المضادة الجسم عن طريق ربط الغزاة الأجانب. لا تستطيع الأجسام المضادة التمييز بين المواد الغريبة والخلايا السليمة. وهكذا ، يتم تكوين الأجسام المضادة الذاتية التي تهاجم الأنسجة السليمة. تسبب هذه الأجسام المضادة الذاتية الالتهاب والألم والتلف في أجزاء مختلفة من الجسم. المناطق الأكثر إصابة هي الجلد والمفاصل والأعضاء الداخلية مثل الكلى والقلب.
يمكن أن يحدث المرض في أشكال مختلفة. أنواع الذئبة هي:
- الذئبة الحمامية الجهازية (SLE) – مرض روماتيزمي في مجموعة الكولاجين ويمكن أن يؤثر على جميع الأعضاء
- الذئبة الحمامية الجلدية (CLE) – هذا النوع من الذئبة هو حالة جلدية تصيب الجلد عادة فقط. على الرغم من أن الطفح الجلدي لا يؤذي أو يسبب الحكة عادة ، إلا أنه قد يتغير لونه. يمكن أن تكون المناطق المصابة أيضًا حساسة للضوء.
- الذئبة القرصية – تظهر كطفح جلدي يتكون من آفات دائرية على شكل قرص. تظهر القروح عادة على فروة الرأس والوجه على شكل آفات حمراء ومتقشرة وسميكة.
- الذئبة الجلدية تحت الحاد – قد تظهر الآفات كمناطق من الجلد الأحمر المتقشر مع حواف مميزة أو آفات حمراء على شكل حلقة. تحدث عادة في المناطق المعرضة للشمس من الذراعين والكتفين والرقبة والجسم.
- الجلد الحاد – طفح جلدي – مناطق مسطحة من الجلد الأحمر على الوجه تشبه حروق الشمس. يظهر عادةً على شكل “طفح جلدي على شكل فراشة” على الخدين والأنف على الرغم من أنه قد يظهر في مناطق أخرى أيضًا.
- الذئبة الحمامية الوليدية – تحدث عند الأطفال حديثي الولادة لأمهات مصابات بالذئبة
- الذئبة التي يسببها الدواء – مرض يشبه الذئبة تسببه بعض الأدوية الموصوفة
قد يكون لدى الأشخاص المصابين بمرض الذئبة تاريخ عائلي للمرض أو غيره من الاضطرابات المناعية. يتطور المرض عادة في حالات الانتكاس. بين الانتكاسات ، قد تكون هناك مراحل طويلة يكون فيها المرض غير نشط أو نشط بشكل طفيف فقط. من سمات مرض الذئبة بشكل خاص حمامي الفراشة ، وهو احمرار يمتد بشكل متماثل من جسر الأنف إلى مناطق الوجنة والخد.
علم الأوبئة (الجزء 2 من هل الذئبة وراثية؟)
يمكن أن يصيب مرض الذئبة الأشخاص من جميع الأعمار ، بما في ذلك الأطفال. ومع ذلك ، فإن النساء في سن الإنجاب (15 إلى 44 سنة) معرضات لخطر أكبر من عامة السكان. في الحقيقة، 9 من أصل 10 الأشخاص المصابون بمرض الذئبة هم من النساء.
مؤخرا التقديرات الوطنية من انتشار ووقوع الذئبة الجهازية غير متوفرة. يمكن أن يساهم نقص البيانات في حقيقة أن مرض الذئبة الحمراء غير شائع نسبيًا ويصعب تشخيصه ولا يمكن الإبلاغ عنه. لا توجد دراسات حديثة لتحديد ما إذا كان انتشار مرض الذئبة الحمراء أو حدوثه يتغير بمرور الوقت.
يشير تقدير متحفظ من عام 2008 إلى انتشار 161000 مع SLE محدد و 322000 مع SLE محدد أو محتمل.
تأكيد جماعات عرقية ، بما في ذلك السكان السود ، وسكان آسيا / المحيط الهادئ ، والسكان من أصل إسباني ، هم أكثر عرضة للإصابة بمرض الذئبة وأكثر عرضة للإصابة بأعراض أكثر حدة. يبدو أيضًا أن مرض الذئبة أكثر انتشارًا في السكان الأمريكيون الأصليون ، مع أعمار مبكرة ، ومعدلات أعلى من الأجسام المضادة ، وأنماط سريرية مختلفة عن المجموعات السكانية الأخرى.
وفقًا لمركز السيطرة على الأمراض و المركز الوطني للإحصاءات الصحية ، تم تحديد SLE على أنه السبب الأساسي للوفاة بمتوسط 1176 حالة وفاة سنويًا من 2010 إلى 2016.
الخصائص والأعراض (الجزء 3 من هل الذئبة وراثية؟)
صفات
تختلف أعراض مرض الذئبة من شخص لآخر. قد تظهر فجأة أو تدريجيًا وتتراوح من خفيفة إلى شديدة. يعاني العديد من الأشخاص من نوبات أو نوبات تزداد فيها الأعراض سوءًا لفترة قبل أن تتحسن أو حتى تختفي.
أعراض
تعتمد الخصائص على أجزاء الجسم التي يؤثر عليها المرض. تشمل بعض الأعراض الأكثر شيوعًا ما يلي:
- إعياء
- حمى
- آلام المفاصل وتيبسها وتورمها
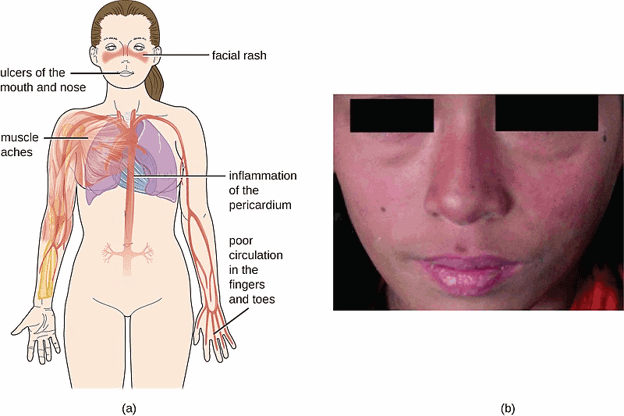
- طفح جلدي على شكل فراشة على الوجه يغطي الخدين وجسر الأنف أو الطفح الجلدي في أماكن أخرى من الجسم
- الآفات الجلدية التي تظهر أو تزداد سوءًا عند التعرض لأشعة الشمس (حساسية للضوء)
- تتحول أصابع اليدين والقدمين إلى اللون الأبيض أو الأزرق عند التعرض للبرد أو أثناء فترات الإجهاد (ظاهرة رينود)
- ضيق في التنفس
- ألم صدر
- عيون جافة
- الصداع والارتباك وفقدان الذاكرة
الأسباب (الجزء 4 من هل الذئبة وراثية؟)
تساهم مجموعة من العوامل الوراثية والبيئية في ظهور المرض.
في أشكال الذئبة الحمامية ، يكون الجهاز المناعي الطبيعي غير منظم. يتم تنشيطه بشكل دائم وينتج باستمرار عددًا متزايدًا من الأجسام المضادة ضد المكونات النووية للخلية الخاصة بالجسم ، والتي تسمى الأجسام المضادة للنواة (ANA). تدمر هذه الأجسام المضادة الذاتية خلايا الجسم.
عندما تموت الخلايا ، فإنها تطلق مكوناتها النووية. يتفاعل جهاز المناعة مع المكونات النووية الخلوية للخلايا الذاتية السليمة التي يتم التعرف عليها خطأً على أنها غريبة ، ويحدث تنشيط للجهاز المناعي الداخلي وإنتاج المزيد من الأجسام المضادة للنواة. يؤدي تنشيط الجهاز المناعي إلى تفاعل التهابي ، مما يؤدي إلى تلف أنسجة الجسم بشكل إضافي.
تتشكل المجمعات المناعية من مكونات الخلايا النووية والأجسام المضادة الذاتية بطرق تزيد من تصلب الشرايين وتؤدي إلى تضيق الأوعية الدموية أو انسداد الأوعية الدموية ، بحيث لا يتم إمداد الأعضاء أو أنظمة الأعضاء بالدم بشكل كافٍ ويمكن أن تتضرر بشكل إضافي. يمكن أن تحدث أيضًا التفاعلات الالتهابية الناتجة عن ترسب المركبات المناعية على جدران الأوعية الدموية.
السبب الدقيق لهذا التفاعل المرضي للجهاز المناعي غير معروف حتى الآن. ومع ذلك ، فمن المفترض ، من بين أمور أخرى ، أن زيادة نشاط مضاد للفيروسات من النوع الأول مضاد للفيروسات يلعب دورًا مهمًا.
في الذئبة الحمامية الجلدية ، يتأثر الجلد فقط. ومع ذلك ، فمن الممكن أن يتطور CLE إلى الذئبة الجهازية.
هل الذئبة وراثية؟
يمكن أن تؤثر المتغيرات في العديد من الجينات على خطر الإصابة بمرض الذئبة ، وفي معظم الحالات يُعتقد أن هناك عوامل وراثية متعددة متورطة. تشارك معظم الجينات المرتبطة بمرض الذئبة في وظيفة الجهاز المناعي ، ومن المحتمل أن تؤثر الاختلافات في هذه الجينات على الاستهداف السليم والتحكم في الاستجابة المناعية.
تتضمن بعض الاختلافات الجينية التي تم ربطها بمرض الذئبة IRF5 ، NCF2 ، PTPN22 ، STAT4 ، و TREX1 .
IRF5 : ينتج بروتينًا يعمل كعامل نسخ لتنظيم نشاط بعض الجينات التي تنتج الإنترفيرون والسيتوكينات الأخرى. تعزز السيتوكينات الالتهاب وتنظم أجزاء أخرى من الجهاز المناعي عند وجود عدوى. كما أنها تحفز نشاط خلايا مناعية معينة تسمى الخلايا القاتلة الطبيعية.
NCF2 : ينتج وحدة فرعية من البروتين الذي يساعد على تنظيم جهاز المناعة ، وتحديداً الخلايا المناعية المسماة بالبلعمة التي تلتقط وتدمر الغزاة الأجانب. يلعب هذا البروتين أيضًا دورًا في تنظيم العدلات ، والتي تعدل الاستجابة الالتهابية للجسم استجابة للإصابة.
PTPN22 : يُنشئ بروتينات PTP التي تنظم نقل الإشارة ، وهي عملية تنقل الرسائل من خارج الخلية إلى نواة الخلية. يشاركون في إرسال الإشارات التي تساعد على تنظيم الخلايا المناعية التي تسمى الخلايا التائية ، والتي تحدد المواد الغريبة وتساعد على حماية الجسم من العدوى.
STAT4 : مثل IRF5 ، ينتج هذا الجين عامل نسخ. عند تنشيطه ، يعزز هذا البروتين نشاط الجينات التي تساعد الخلايا المناعية التي تسمى الخلايا التائية على النضوج إلى خلايا تي المتخصصة.
TREX1 : ينتج إنزيمًا يزيل جزيئات الحمض النووي (نوكلياز الحمض النووي الخارجي). يزيل أجزاء الحمض النووي غير الضرورية التي قد تكون قد تكونت أثناء النسخ المتماثل.
بالنسبة الى مايو كلينيك ، يُشتبه في أن الأشخاص الذين لديهم استعداد وراثي لمرض الذئبة يصابون بالمرض عندما يواجهون محفزًا بيئيًا. تشمل المحفزات المحتملة ما يلي:
- ضوء الشمس – قد يؤدي التعرض لأشعة الشمس إلى ظهور آفات جلدية لمرض الذئبة أو يؤدي إلى استجابة داخلية لدى الأشخاص المعرضين للإصابة
- العدوى – يمكن أن تؤدي الإصابة بالعدوى إلى ظهور مرض الذئبة أو التسبب في الانتكاس لدى بعض الأشخاص
- الأدوية – يمكن أن تحدث الذئبة عن طريق أنواع معينة من أدوية ضغط الدم والأدوية المضادة للتشنج والمضادات الحيوية. عادة ما يتحسن الأشخاص المصابون بمرض الذئبة الناجم عن المخدرات عندما يتوقفون عن تناول الدواء. في حالات نادرة ، قد تستمر الأعراض حتى بعد إيقاف الدواء. يُعتقد أن حوالي 10 في المائة من حالات مرض الذئبة الحمراء ناتجة عن التعرض للأدوية ، وقد تم تحديد أكثر من 80 دواءً قد يكون لها علاقة
التشخيص (الجزء 6 من هل الذئبة وراثية؟)
في حالة الاشتباه في مرض الذئبة ، فعادة ما يتحقق الطبيب أولاً من علامات الالتهاب ، بما في ذلك الألم والحرارة والاحمرار والتورم وفقدان الوظيفة في مكان معين من الجسم. التشخيص صعب لأن الأعراض تشبه أعراض العديد من الأمراض الأخرى. العلامة الأكثر تميزًا لمرض الذئبة – طفح جلدي في الوجه يشبه أجنحة فراشة تتكشف عبر الخدين – يحدث في العديد من حالات الذئبة وليس جميعها.
وفقا ل مؤسسة لوبوس الأمريكية ، سيتضمن التشخيص المراجعة التالية مع الطبيب:
- الأعراض الحالية
- نتائج الاختبارات المعملية
- تاريخ طبى
- التاريخ الطبي لأفراد عائلتك المقربين (الأجداد والآباء والإخوة والأخوات والعمات والأعمام وأبناء العم)
يمكن استخدام مجموعة متنوعة من الاختبارات المعملية واختبارات الدم للمساعدة في التشخيص ، ولكن لا يوجد اختبار واحد يمكن أن يعطي إجابة محددة. يُطلق على الاختبار المعملي الأكثر شيوعًا المرتبط بمرض الذئبة اسم اختبار الأجسام المضادة للنواة (ANA). يكتشف هذا الاختبار الأجسام المضادة للنواة (الأجسام المضادة التي تهاجم النوى الخلوية) في الدم. المشكلة هي أن اختبار الأجسام المضادة للنواة (ANA) ليس مخصصًا لمرض الذئبة. كما أنه يستخدم لتشخيص التهاب المفاصل الروماتويدي وتصلب الجلد (مرض نادر يصيب الجلد والمفاصل والأوعية الدموية) ومتلازمة سجوجرن (مرض نادر يصيب الغدد التي تصنع الرطوبة في الجسم).
في كثير من الأحيان ، قد تحتاج إلى استشارة أخصائي أمراض الروماتيزم للحصول على تشخيص أكثر ثقة ووصف خطة العلاج.
العلاج (الجزء 7 من هل الذئبة وراثية؟)
على الرغم من عدم وجود علاج لمرض الذئبة ، يمكن استخدام التشخيص والعلاج لمنع التوهجات وعلاج الأعراض وتقليل تلف الأعضاء. يتم استخدام الأدوية المحتملة الموصوفة لتقليل الألم والتورم وتهدئة جهاز المناعة وتقليل أو منع تلف المفاصل و / أو تقليل تلف الأعضاء أو منعه.
بعض أدوية لمساعدة المرضى على التعامل مع مرض الذئبة وتحسين نوعية الحياة ، تشمل:
- العقاقير غير الستيرويدية المضادة للالتهابات (NSAIDs) – مضادات الالتهاب غير الستيرويدية التي لا تستلزم وصفة طبية ، مثل الأيبوبروفين والنابروكسين ، تساعد في تقليل الألم الخفيف والتورم في المفاصل والعضلات
- الستيرويدات القشرية – تقلل هذه الأدوية من التورم والحنان والألم. بجرعات عالية ، يمكنهم تهدئة جهاز المناعة
- الأدوية المضادة للملاريا – تعالج آلام المفاصل والطفح الجلدي والتعب والتهاب الرئة. هناك نوعان شائعان من الأدوية المضادة للملاريا هما هيدروكسي كلوروكوين (بلاكوينيل) وكلوروكين فوسفات (أرالين)
- المثبطات الخاصة بـ BLyS – تحد هذه الأدوية من كمية الخلايا البائية غير الطبيعية (الخلايا في الجهاز المناعي التي تنتج الأجسام المضادة) الموجودة في الأشخاص المصابين بمرض الذئبة. نوع شائع من المثبطات الخاصة بـ BLyS الذي يعالج أعراض الذئبة ، belimumab ، يعيق عمل بروتين معين في الجسم مهم للاستجابة المناعية
- العوامل المثبطة للمناعة / العلاج الكيميائي. يمكن استخدام هذه الأدوية في الحالات الشديدة من مرض الذئبة ، عندما يصيب الذئبة الأعضاء الرئيسية ولا تعمل العلاجات الأخرى
- أدوية أخرى. العديد من الأشخاص المصابين بمرض الذئبة معرضون أيضًا لخطر الإصابة بارتفاع ضغط الدم والجلطات الدموية ، مما قد يتسبب في حدوث سكتة دماغية أو نوبة قلبية. قد يصف طبيبك مضادات التخثر ، أو مميعات الدم ، مثل الوارفارين أو الهيبارين ، لمنع الدم من التجلط بسهولة
هل أعجبك هذا المقال؟ يمكنك قراءة المزيد في موقعنا مكتبة أبحاث السديم !
