Rapport ADN de Nebula Genomics pour le lupus
Le lupus est-il génétique? Nous avons créé un rapport ADN basé sur une étude qui a tenté de répondre à cette question. Ci-dessous vous pouvez voir un exemple de rapport ADN. Pour obtenir votre rapport ADN personnalisé, achetez notre Séquençage du génome entier !
Information additionnelle
Qu’est-ce que le lupus? (Partie 1 de Le lupus est-il génétique?)
Le lupus est une maladie auto-immune rare, chronique (à long terme). Chez les personnes en bonne santé, des protéines appelées anticorps protègent le corps en attachant des envahisseurs étrangers. Les anticorps ne peuvent pas faire la différence entre les corps étrangers et les cellules saines. Ainsi, des auto-anticorps sont créés qui attaquent les tissus sains. Ces auto-anticorps provoquent de l’inflammation, de la douleur et des dommages dans diverses parties du corps. Les zones les plus fréquemment touchées sont la peau, les articulations et les organes internes comme les reins et le cœur.
La maladie peut survenir sous diverses formes. Les types de lupus sont:
- Lupus érythémateux disséminé (LED) – une maladie rhumatismale dans le groupe de la collagénose et peut affecter tous les organes
- Lupus érythémateux cutané (CLE) – cette forme de lupus est une affection dermatologique qui n’affecte généralement que la peau. Bien que les éruptions cutanées ne font normalement pas mal ou ne démangent pas, elles peuvent se décolorer. Les zones touchées peuvent également être photosensibles.
- Lupus discoïde – apparaît comme une éruption cutanée constituée de lésions rondes en forme de disque. Les plaies apparaissent généralement sur le cuir chevelu et le visage sous forme de lésions rouges, squameuses et épaisses.
- Lupus cutané subaigu – les lésions peuvent apparaître sous forme de zones de peau rouge squameuse avec des bords distincts ou sous forme de lésions rouges en forme d’anneau. Ils se produisent généralement sur les zones exposées au soleil des bras, des épaules, du cou et du corps.
- Cutané aigu – une éruption malaire – zones aplaties de peau rouge sur le visage qui ressemblent à un coup de soleil. Il apparaît généralement comme une «éruption de papillon» sur les joues et le nez, bien qu’il puisse également apparaître sur d’autres zones.
- Lupus érythémateux néonatal – survient chez les nouveau-nés nés de mères atteintes de lupus
- Lupus d’origine médicamenteuse – une maladie semblable au lupus causée par certains médicaments sur ordonnance
Les personnes atteintes de lupus peuvent avoir des antécédents familiaux de la maladie ou d’autres troubles immunitaires. La maladie évolue généralement par rechutes. Entre les rechutes, il peut y avoir de longues phases pendant lesquelles la maladie n’est pas active ou peu active. L’érythème papillon est particulièrement caractéristique du lupus, une rougeur qui s’étend symétriquement de l’arête du nez aux régions zygomatiques et des joues.
Épidémiologie (partie 2 de Le lupus est-il génétique?)
Le lupus peut affecter les personnes de tous âges, y compris les enfants. Cependant, les femmes en âge de procréer (15 à 44 ans) sont plus à risque que la population générale. En réalité, 9 sur 10 les personnes atteintes de lupus sont des femmes.
Récent estimations nationales de la prévalence et de l’incidence ne sont pas disponibles pour le lupus systémique. Le manque de données peut contribuer au fait que le LED est relativement rare, difficile à diagnostiquer et n’est pas une maladie à déclaration obligatoire. Aucune étude récente n’a permis de déterminer si la prévalence ou l’incidence du LED évolue avec le temps.
Une estimation prudente de 2008 suggère une prévalence de 161 000 avec un LED défini et de 322 000 avec un LED définitif ou probable.
Certain groupes ethniques , y compris les populations noires, asiatiques / insulaires du Pacifique et hispaniques, sont plus susceptibles de développer un lupus et présentent un risque plus élevé de développer des symptômes plus graves. Le lupus semble également être plus répandu dans Populations amérindiennes , avec des âges d’apparition plus précoces, des taux plus élevés d’autoanticorps et des schémas cliniques différents de ceux des autres populations.
Selon le CDC et Centre national des statistiques sanitaires , Le LED a été identifié comme la cause sous-jacente de décès pour une moyenne de 1 176 décès par an entre 2010 et 2016.
Caractéristiques et symptômes (partie 3 de Le lupus est-il génétique?)
Caractéristiques
Les symptômes du lupus sont différents pour chaque individu. Ils peuvent apparaître soudainement ou progressivement et varier de légers à graves. De nombreuses personnes subissent des épisodes, ou des poussées, dans lesquelles les symptômes s’aggravent pendant un certain temps avant de s’améliorer ou même de disparaître.
Symptômes
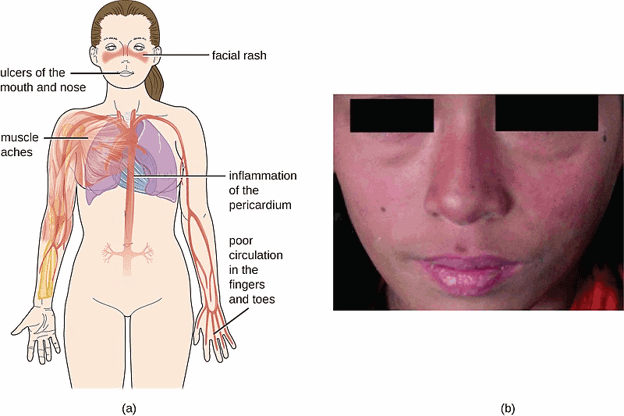
Les caractéristiques dépendent des parties du corps touchées par la maladie. Certains des symptômes les plus courants comprennent:
- Fatigue
- Fièvre
- Douleurs articulaires, raideur et gonflement
- Éruption cutanée en forme de papillon sur le visage qui couvre les joues et l’arête du nez ou éruptions cutanées ailleurs sur le corps
- Lésions cutanées qui apparaissent ou s’aggravent avec l’exposition au soleil (photosensibilité)
- Doigts et orteils qui deviennent blancs ou bleus lorsqu’ils sont exposés au froid ou pendant des périodes de stress (phénomène de Raynaud)
- Essoufflement
- Douleur thoracique
- Yeux secs
- Maux de tête, confusion et perte de mémoire
Causes (Partie 4 de Le lupus est-il génétique?)
Une combinaison de gènes et de déclencheurs environnementaux contribue à l’apparition de la maladie.
Dans les formes de lupus érythémateux, le système immunitaire normal est dérégulé. Il est activé en permanence et produit de manière persistante un nombre accru d’anticorps contre les composants nucléaires des cellules du corps, appelés anticorps antinucléaires (ANA). Ces auto-anticorps endommagent les propres cellules du corps.
À mesure que les cellules meurent, elles libèrent leurs composants nucléaires. Le système immunitaire réagit aux composants nucléaires cellulaires des cellules endogènes saines qui sont faussement reconnues comme étrangères, et l’activation du système immunitaire endogène et la production de plus d’anticorps antinucléaires se produisent. L’activation du système immunitaire déclenche une réaction inflammatoire, provoquant des lésions supplémentaires des tissus corporels.
Les complexes immuns sont formés à partir de composants nucléaires cellulaires et d’autoanticorps de manière à augmenter l’artériosclérose et à conduire à une vasoconstriction ou une occlusion vasculaire, de sorte que les organes ou les systèmes organiques ne sont qu’insuffisamment alimentés en sang et peuvent en outre être endommagés. Des réactions inflammatoires causées par le dépôt de complexes immuns sur les parois des vaisseaux sanguins peuvent également se produire.
La cause exacte de cette réaction pathologique du système immunitaire est encore inconnue. Cependant, on suppose, entre autres, qu’une activité d’interféron accrue de l’interféron de type I joue un rôle important.
Dans le lupus érythémateux cutané, seule la peau est touchée. Cependant, il est possible que CLE évolue vers le lupus systémique.
Le lupus est-il génétique?
Des variantes de nombreux gènes peuvent influer sur le risque de développer un lupus et, dans la plupart des cas, on pense que plusieurs facteurs génétiques sont impliqués. La plupart des gènes associés au lupus sont impliqués dans le fonctionnement du système immunitaire, et les variations de ces gènes affectent probablement le ciblage et le contrôle appropriés de la réponse immunitaire.
Certaines variations génétiques liées au lupus comprennent IRF5 , NCF2 , PTPN22 , STAT4 , et TREX1 .
IRF5 : Produit une protéine qui agit comme un facteur de transcription pour réguler l’activité de certains gènes qui produisent des interférons et d’autres cytokines. Les cytokines favorisent l’inflammation et régulent d’autres parties du système immunitaire lorsqu’une infection est présente. Ils stimulent également l’activité de certaines cellules immunitaires appelées cellules tueuses naturelles.
NCF2 : Produit une sous-unité d’une protéine qui aide à réguler le système immunitaire, en particulier les cellules immunitaires appelées phagocytes qui capturent et détruisent les envahisseurs étrangers. Cette protéine joue également un rôle dans la régulation des neutrophiles, qui ajustent la réponse inflammatoire du corps en réponse à une blessure.
PTPN22 : Crée des protéines PTP qui régulent la transduction du signal, un processus qui relaie les messages de l’extérieur de la cellule vers le noyau cellulaire. Ils sont impliqués dans la signalisation qui aide à réguler les cellules immunitaires appelées cellules T, qui identifient les substances étrangères et aident à protéger le corps contre les infections.
STAT4 : Comme IRF5, ce gène produit un facteur de transcription. Lorsqu’elle est activée, cette protéine améliore l’activité des gènes qui aident les cellules immunitaires appelées cellules T à mûrir en cellules T spécialisées.
TREX1 : Produit une enzyme qui élimine les molécules d’ADN (exonucléase d’ADN). Il supprime les fragments d’ADN inutiles qui peuvent avoir été créés lors de la réplication.
Selon Clinique Mayo , on soupçonne que les personnes ayant une prédisposition génétique au lupus développent la maladie lorsqu’elles subissent un déclencheur environnemental. Les déclencheurs potentiels comprennent:
- Lumière du soleil – l’exposition au soleil peut provoquer des lésions cutanées lupiques ou déclencher une réponse interne chez les personnes sensibles
- Infections – avoir une infection peut déclencher le lupus ou provoquer une rechute chez certaines personnes
- Médicaments – le lupus peut être déclenché par certains types de médicaments contre la tension artérielle, d’anti-épileptiques et d’antibiotiques. Les personnes atteintes de lupus d’origine médicamenteuse guérissent généralement lorsqu’elles arrêtent de prendre le médicament. Rarement, les symptômes peuvent persister même après l’arrêt du médicament. On pense qu’environ 10 pour cent des cas de LED sont déclenchés par une exposition à des médicaments, et plus de 80 médicaments susceptibles d’être impliqués ont été identifiés
Diagnostic (partie 6 de Le lupus est-il génétique?)
En cas de suspicion de lupus, un médecin recherchera généralement d’abord les signes d’inflammation, y compris la douleur, la chaleur, la rougeur, l’enflure et la perte de fonction à un endroit particulier du corps. Le diagnostic est difficile car les symptômes imitent ceux de nombreuses autres maladies. Le signe le plus distinctif du lupus – une éruption cutanée qui ressemble aux ailes d’un papillon se déployant sur les deux joues – se produit dans de nombreux cas de lupus, mais pas dans tous.
Selon le Fondation Lupus d’Amérique , le diagnostic comprendra l’examen suivant avec un médecin:
- Symptômes actuels
- Résultats des tests de laboratoire
- Antécédents médicaux
- Antécédents médicaux des membres de votre famille proche (grands-parents, parents, frères et sœurs, tantes, oncles, cousins)
Diverses analyses de laboratoire et de sang peuvent être utilisées pour faciliter le diagnostic, mais aucun test ne peut donner une réponse définitive. Le test de laboratoire le plus courant associé au lupus est le test d’anticorps antinucléaire (ANA). Ce test détecte les anticorps antinucléaires (anticorps qui attaquent les noyaux cellulaires) dans le sang. Un problème est que le test ANA n’est pas spécifiquement pour le lupus. Il est également utilisé pour diagnostiquer la polyarthrite rhumatoïde, la sclérodermie (une maladie rare affectant la peau, les articulations et les vaisseaux sanguins) et le syndrome de Sjögren (une maladie rare affectant les glandes hydratantes du corps).
Souvent, un rhumatologue professionnel peut avoir besoin d’être consulté pour obtenir un diagnostic plus sûr et prescrire un plan de traitement.
Traitement (partie 7 de Le lupus est-il génétique?)
Bien qu’il n’y ait pas de remède contre le lupus, le diagnostic et les traitements peuvent être utilisés pour prévenir les poussées, traiter les symptômes et réduire les dommages aux organes. Les médicaments potentiels prescrits sont utilisés pour réduire la douleur et l’enflure, calmer le système immunitaire, réduire ou prévenir les lésions articulaires et / ou réduire ou prévenir les lésions organiques.
Certains médicaments pour aider les patients à faire face au lupus et à améliorer leur qualité de vie, citons:
- Anti-inflammatoires non stéroïdiens (AINS) – les AINS en vente libre, tels que l’ibuprofène et le naproxène, aident à réduire la douleur légère et l’enflure des articulations et des muscles
- Corticostéroïdes – ces médicaments réduisent l’enflure, la sensibilité et la douleur. À fortes doses, ils peuvent calmer le système immunitaire
- Médicaments antipaludiques – ils traiteront les douleurs articulaires, les éruptions cutanées, la fatigue et l’inflammation pulmonaire. Deux médicaments antipaludiques courants sont l’hydroxychloroquine (Plaquenil) et le phosphate de chloroquine (Aralen)
- Inhibiteurs spécifiques du BLyS – ces médicaments limitent la quantité de cellules B anormales (cellules du système immunitaire qui créent des anticorps) chez les personnes atteintes de lupus. Un type commun d’inhibiteur spécifique du BLyS qui traite les symptômes du lupus, le bélimumab, bloque l’action d’une protéine spécifique dans le corps qui est importante dans la réponse immunitaire
- Agents immunosuppresseurs / chimiothérapie. Ces médicaments peuvent être utilisés dans les cas graves de lupus, lorsque le lupus affecte les principaux organes et que d’autres traitements ne fonctionnent pas
- Autres médicaments. De nombreuses personnes atteintes de lupus sont également à risque d’hypertension artérielle et de caillots sanguins, qui peuvent provoquer un accident vasculaire cérébral ou une crise cardiaque. Votre médecin peut vous prescrire des anticoagulants ou des anticoagulants, tels que la warfarine ou l’héparine, pour empêcher votre sang de coaguler trop facilement.
As-tu aimé cet article? Vous pouvez en savoir plus dans notre Bibliothèque de recherche sur la nébuleuse !
