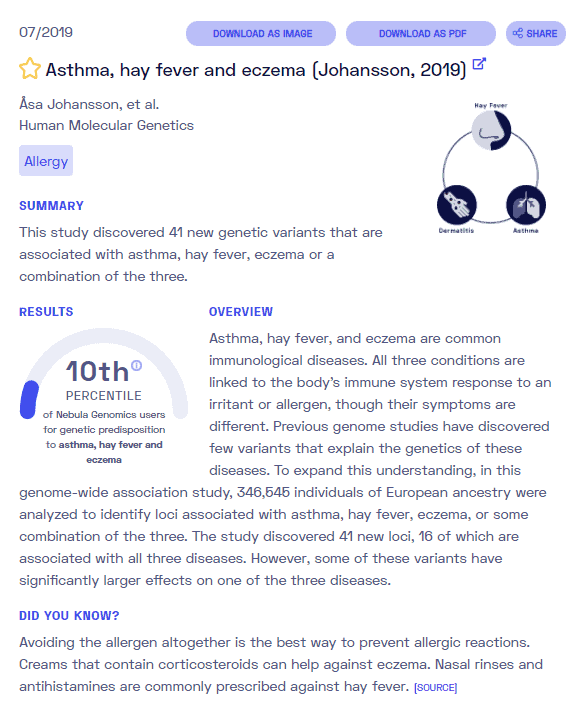
Informe de ADN de Nebula Genomics para el asma
¿El asma es genético? Creamos un informe de ADN basado en un estudio que intentó responder esta pregunta. A continuación puede ver un informe de MUESTRA de ADN. Para obtener su informe de ADN personalizado, compre nuestro Secuenciación del genoma completo !
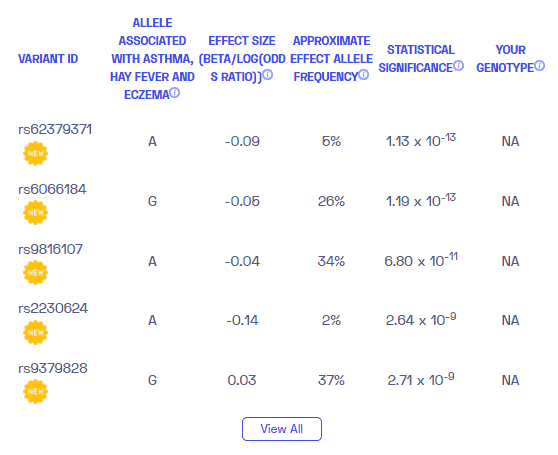
Información Adicional
¿Qué es el asma? (Parte 1 de ¿El asma es genético?)
El asma es una enfermedad inflamatoria crónica de las vías respiratorias con hipersensibilidad permanente. En ciertos individuos, la inflamación puede conducir al estrechamiento agudo de las vías respiratorias por obstrucción bronquial. Este estrechamiento de las vías respiratorias es causado por una mayor secreción de moco, espasmo de los músculos bronquiales y formación de edema de la mucosa bronquial. Una variedad de estímulos provoca el aumento de la sensibilidad de las vías respiratorias y la inflamación asociada, pero la afección es reversible con tratamiento.
Se hace una distinción entre asma alérgica (extrínseca) y asma no alérgica (intrínseca). Sin embargo, en forma pura, estos ocurren sólo en alrededor del diez por ciento de los pacientes; se observan formas mixtas en la mayoría. Si bien la versión alérgica es más común en niños, la forma no alérgica es más frecuente en la vejez. La exposición prenatal al humo del cigarrillo parece promover el asma. También hay evidencia de que las circunstancias culturales y de civilización, así como ciertas aplicaciones de medicamentos en la primera infancia, promueven el asma.
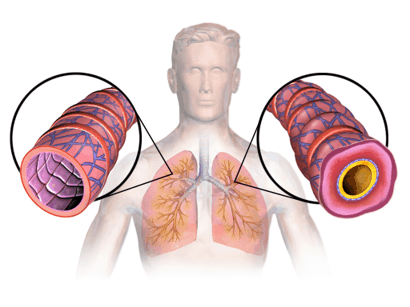
Asma alérgica
Las alergias y el asma a menudo se ven juntas. El asma alérgica exógena se desencadena por estímulos externos (sustancias alergénicas en el medio ambiente, los llamados alérgenos) si existe una predisposición genética correspondiente a la atopia (la tendencia genética a desarrollar enfermedades alérgicas). Se forman inmunoglobulinas de tipo E (IgE) que, en interacción con alérgenos específicos, provocan la liberación de sustancias mensajeras que desencadenan alergias, como histamina, leucotrienos y bradicininas de los mastocitos. Estas sustancias luego desencadenan la constricción de las vías respiratorias. Una reacción retardada puede ocurrir después de 6 a 12 horas, provocada por inmunoglobulinas de tipo G (IgG). A menudo ocurren ambas reacciones.
Asma no alérgica
El asma no alérgica puede ser causada por otros estímulos: Infecciones, generalmente del tracto respiratorio, intolerancias a medicamentos, generalmente hacia medicamentos antiinflamatorios no esteroideos como el ácido acetilsalicílico), efectos secundarios de medicamentos (por ejemplo, bloqueadores de los receptores beta e inhibidores de la colinesterasa), la exposición a sustancias tóxicas o irritantes, el esfuerzo físico especial y la enfermedad por reflujo son posibles causas de esta forma. Algunas correlaciones y otras causas aún no están claras.
Tres características de todos los casos de asma incluyen:
- Inflamación de los bronquios: Los alérgenos u otros estímulos desencadenan una reacción inflamatoria de la mucosa bronquial.
- Hiperreactividad bronquial: La hiperreactividad a menudo se puede sentir cuando se produce la inhalación de sustancias irritantes, durante el ejercicio o por provocación con aire frío. Se cree que la sustancia P, un neuropéptido detectado en el tracto respiratorio, está involucrado en la patogénesis de la hiperreactividad bronquial.
- Falta de aclaramiento bronquial: La obstrucción es el estrechamiento de las vías respiratorias debido al edema de la mucosa (retención de líquidos en la mucosa), secreción mucosa aumentada o alterada y broncoespasmo. Como resultado, se reduce la autolimpieza de los pulmones. Las secreciones no pueden drenar y, a su vez, aumentan el daño hasta el punto de obstrucción, lo que se conoce como derrames bronquiales.
Epidemiología (Parte 2 de ¿El asma es genética?)
De acuerdo con la Centros para el Control y la Prevención de Enfermedades (CDC) , El 7.7% de todos los adultos estadounidenses y el 7.5% de los niños estadounidenses menores de 18 años tenían alguna forma de asma en 2018. La afección es más común en niños menores de 18 años que en niñas (8,3% y 6,7%), pero más común en mujeres adultas (9,8%) que en hombres adultos (5,5%).
La condición es un poco más prevalente en negros e hispanos que en otras poblaciones.
Síntomas (Parte 3 de ¿El asma es genético?)
Los síntomas del asma varían tanto en frecuencia como en gravedad entre las personas. Algunos síntomas comunes incluyen:
- tos o sibilancias
- opresión en el pecho
- respiración dificultosa
- dificultad para respirar
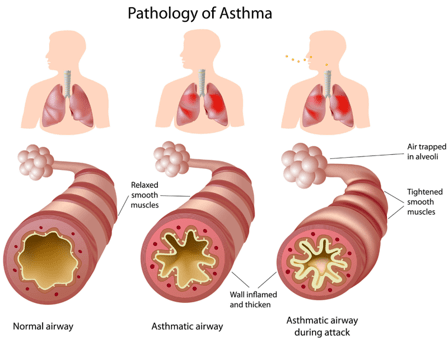
Las personas con asma pueden experimentar un breve período de empeoramiento de los síntomas llamado ataque de asma. En un ataque, hay dificultad respiratoria aguda y constricción de los bronquios. La exhalación en particular es difícil y a menudo va acompañada de silbidos respiratorios. En algunos casos, la tos se presenta en forma de ataques de tos. En los niños, la tos suele ser el síntoma principal. La dificultad para respirar y la falta de aire pueden provocar sentimientos de ansiedad con inquietud, dificultad para hablar y náuseas.
Causas (Parte 4 de ¿El asma es genético?)
Tanto los factores genéticos como los ambientales contribuyen al asma. Tiende a ocurrir en personas con antecedentes familiares y, por lo tanto, la genética juega un papel importante en la causa del asma. Pero los factores ambientales también pueden jugar un papel clave.
¿El asma es genético?
En el asma alérgica, se observó que niños de los padres que padecen asma alérgica tienen un riesgo del 60 al 80% de desarrollar la enfermedad. De acuerdo a una Informe de los CDC , si una persona tiene un padre con asma, tiene de tres a seis veces más probabilidades de desarrollar la enfermedad que alguien que no tiene un padre con asma. Esta condición es una enfermedad hereditaria compleja y se cree que una combinación de mutaciones genéticas contribuye a las posibilidades de que una persona la desarrolle.
Factores ambientales
El desarrollo de alergias (que también son hereditarias) o infecciones respiratorias tienden a aumentar el riesgo de que una persona desarrolle asma. Los factores de riesgo adicionales incluyen la exposición a ciertos alérgenos o sustancias químicas en el medio ambiente que pueden desencadenar la afección, incluido el asma ocupacional adquirido a través del lugar de trabajo.
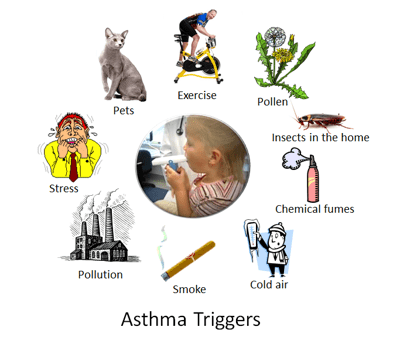
Los factores desencadenantes ambientales y de salud que aumentan el riesgo de asma incluyen:
- Infecciones respiratorias, incluido el resfriado o la gripe.
- Irritantes en el aire
- La contaminación del aire
- Humo de tabaco
- Asma inducida por ejercicio
- Aire frio
- Medicamentos, incluidos betabloqueantes y antiinflamatorios no esteroides
- Estrés
- Conservantes de alimentos y bebidas
- Reacciones alérgicas, que incluyen ácaros del polvo, caspa y polen
- Reflujo ácido
- Fiebre del heno
Otras enfermedades, como Granulomatosis eosinofílica con poliangeítis , están asociados con el sistema inmunológico y juegan un papel como precursores de la enfermedad.
Diagnóstico (Parte 5 de ¿El asma es genético?)
El diagnóstico suele ser fácil de realizar con un historial de los síntomas principales.
De acuerdo a Mayo Clinic , el diagnóstico se ayuda con las pruebas de función pulmonar para evaluar la cantidad de aire que entra y sale al respirar.
Una prueba de espirometría mide el volumen total de aire inhalado y exhalado y el volumen exhalado en un segundo durante la exhalación forzada (una medida de qué tan rápido puede exhalar). La relación de estas dos medidas se utiliza para indicar la constricción de las vías respiratorias.
El valor de PEF (flujo espiratorio máximo) también se utiliza para el diagnóstico y la monitorización de la terapia y es una medida de la fuerza con la que puede exhalar. Este valor suele disminuir incluso antes de un ataque de asma. Se mide con un «medidor de flujo máximo», que está disponible en una variedad de diseños adaptados a la edad.
A menudo, estas pruebas se realizan antes y después de tomar un medicamento para abrir las vías respiratorias llamado broncodilatador. Si su función pulmonar mejora con el uso de un broncodilatador, es probable que tenga asma.
Otras pruebas que ayudan a diagnosticar la afección son:
- Desafío de metacolina: La metacolina es un desencadenante conocido del asma. Cuando se inhala, hará que sus vías respiratorias se estrechen ligeramente. Si reacciona a la metacolina, es probable que tenga asma.
- Pruebas de imagen: Una radiografía de tórax puede ayudar a identificar cualquier anomalía estructural o enfermedad (como una infección) que pueda causar o agravar los problemas respiratorios.
- Pruebas de alergia: Las pruebas de alergia se pueden realizar mediante una prueba cutánea o un análisis de sangre.
- Prueba de óxido nítrico: Cuando sus vías respiratorias están inflamadas, es posible que tenga niveles de óxido nítrico más altos de lo normal. Esta prueba no está ampliamente disponible.
- Eosinófilos de esputo: Esta prueba busca ciertos glóbulos blancos (eosinófilos) en la mezcla de saliva y moco (esputo) que descarga al toser.
- Pruebas provocativas para el ejercicio y el asma inducida por el frío: En estas pruebas, su médico mide la obstrucción de las vías respiratorias antes y después de realizar una actividad física intensa o de tomar varias respiraciones de aire frío.
Determinar la gravedad de la afección de un paciente ayuda a los profesionales médicos a recomendar un tratamiento. La gravedad se clasifica según los síntomas como leve intermitente (síntomas leves hasta dos días a la semana y hasta dos noches al mes), leve persistente (síntomas más de dos veces por semana, pero no más de una vez en un solo día), moderada persistente (síntomas una vez al día y más de una noche a la semana), o persistentes graves (síntomas durante el día la mayoría de los días y con frecuencia por la noche).
Tratamiento (Parte 6 de ¿El asma es genético?)
En la mayoría de los casos, los medicamentos para el asma vienen en forma de inhalador o nebulizador, que administra el medicamento directamente a los pulmones. Otros tratamientos para el asma se encuentran en forma de píldoras. los Fundación Americana de Asma y Alergia proporciona información de salud y planes de acción para el asma en su sitio web.
Hay dos tipos de inhaladores para tratar el asma: inhalador de dosis medida (MDI) e inhalador de polvo seco (DPI). Los inhaladores de dosis medidas administran un aerosol mientras que los inhaladores de polvo seco administran polvo seco.
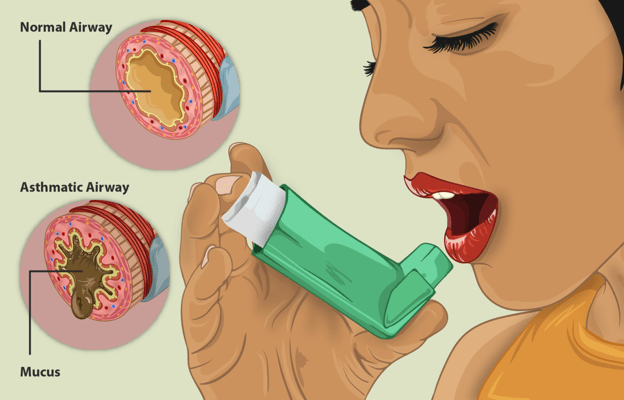
Un nebulizador convierte el líquido en una niebla que se inhala a través de un tubo. Se recomienda con mayor frecuencia para pacientes que tienen dificultades para usar inhaladores.
Las opciones para un plan de tratamiento a largo plazo incluyen:
- Corticosteroides inhalados para prevenir y reducir la inflamación de las vías respiratorias y reducir la mucosidad en los pulmones. Son los medicamentos de control a largo plazo más eficaces disponibles.
- Los beta agonistas inhalados de acción prolongada abren las vías respiratorias al relajar los músculos lisos que las rodean.
- Una combinación de corticosteroides inhalados y beta agonistas inhalados de acción prolongada.
- Los biológicos (inyecciones o infusiones administradas cada pocas semanas) se dirigen a una célula o proteína de su cuerpo para prevenir la inflamación de las vías respiratorias. Pueden ser tratamientos muy costosos y generalmente solo se recetan cuando fallan otros tratamientos.
- Los modificadores de leucotrienos se toman en pastillas o en forma líquida. Este tipo de medicamento reduce la hinchazón dentro de las vías respiratorias y relaja los músculos lisos.
- Cromolyn sodium es un medicamento no esteroide inhalado. Evita que las vías respiratorias se hinchen cuando entran en contacto con un desencadenante del asma.
- La teofilina viene envasada en tabletas, cápsulas, solución y jarabe para tomar por vía oral. Este medicamento ayuda a abrir las vías respiratorias al relajar los músculos lisos.
- Los corticosteroides orales se toman en pastillas o en forma líquida.
Hay medicamentos de alivio rápido disponibles para cuando se necesita un alivio inmediato. Estos medicamentos actúan rápidamente para relajar los músculos tensos alrededor de las vías respiratorias y permitir que las vías respiratorias se abran.
- Los agonistas beta de acción corta se inhalan. Son la primera opción para el alivio rápido de los síntomas del asma.
- Los antagonistas muscarínicos de acción prolongada (LAMA) o los anticolinérgicos se inhalan pero actúan más lentamente que los medicamentos agonistas beta de acción corta.
- Una combinación de beta agonistas de acción corta y antagonistas muscarínicos de acción prolongada (LAMA).
El asma es una afección crónica controlable, pero no curable. El tratamiento depende de la frecuencia y gravedad de los síntomas. Además, el tratamiento puede cambiar si cambian los síntomas. Si bien los medicamentos son útiles para reducir los síntomas, los pacientes tienden a recibir el mejor tratamiento cuando toman medicamentos y evitan los desencadenantes.
Vincula todas las publicaciones a la publicación del pilar en la parte inferior: si te gustó este artículo, deberías consultar nuestras otras publicaciones en el Biblioteca de investigación de nebulosa !